Ból kręgosłupa a choroby jelita grubego – W skrócie:
Jeśli masz tylko chwilę, chcemy, abyś zapamiętał te 4 kluczowe fakty:
- Choroby jelita grubego, takie jak zespół jelita drażliwego, stany zapalne czy uchyłki, mogą powodować lub nasilać ból kręgosłupa – szczególnie w odcinku lędźwiowym – poprzez mechanizmy odruchów wiscero-somatycznych i przenoszenie napięć na mięśnie grzbietu.
- Typowe objawy sugerujące związek między bólem pleców a problemami jelitowymi to: przewlekłe zaparcia, wzdęcia, zmiana rytmu wypróżnień, obecność śluzu lub krwi w stolcu oraz współistniejące uczucie zmęczenia i obniżony nastrój.
- Skuteczna diagnostyka wymaga współpracy specjalistów (gastroenterologa, fizjoterapeuty), prowadzenia dzienniczka objawów oraz wykonania badań takich jak kolonoskopia czy testy mikrobioty jelitowej; sygnały alarmowe (nagła utrata masy ciała, gorączka) wymagają pilnej konsultacji lekarskiej.
- Leczenie bólu kręgosłupa pochodzenia jelitowego obejmuje indywidualnie dobraną dietę bogatą w błonnik i probiotyki, aktywność fizyczną, terapię manualną i psychologiczną oraz – w razie potrzeby – wsparcie farmakologiczne; profilaktyka opiera się na zdrowych nawykach żywieniowych, regularnym ruchu i redukcji stresu.
Jak choroby jelita grubego wpływają na ból kręgosłupa?
Związek między jelitami a kręgosłupem nie jest przypadkowy. Opiera się on na solidnych podstawach anatomicznych i fizjologicznych.
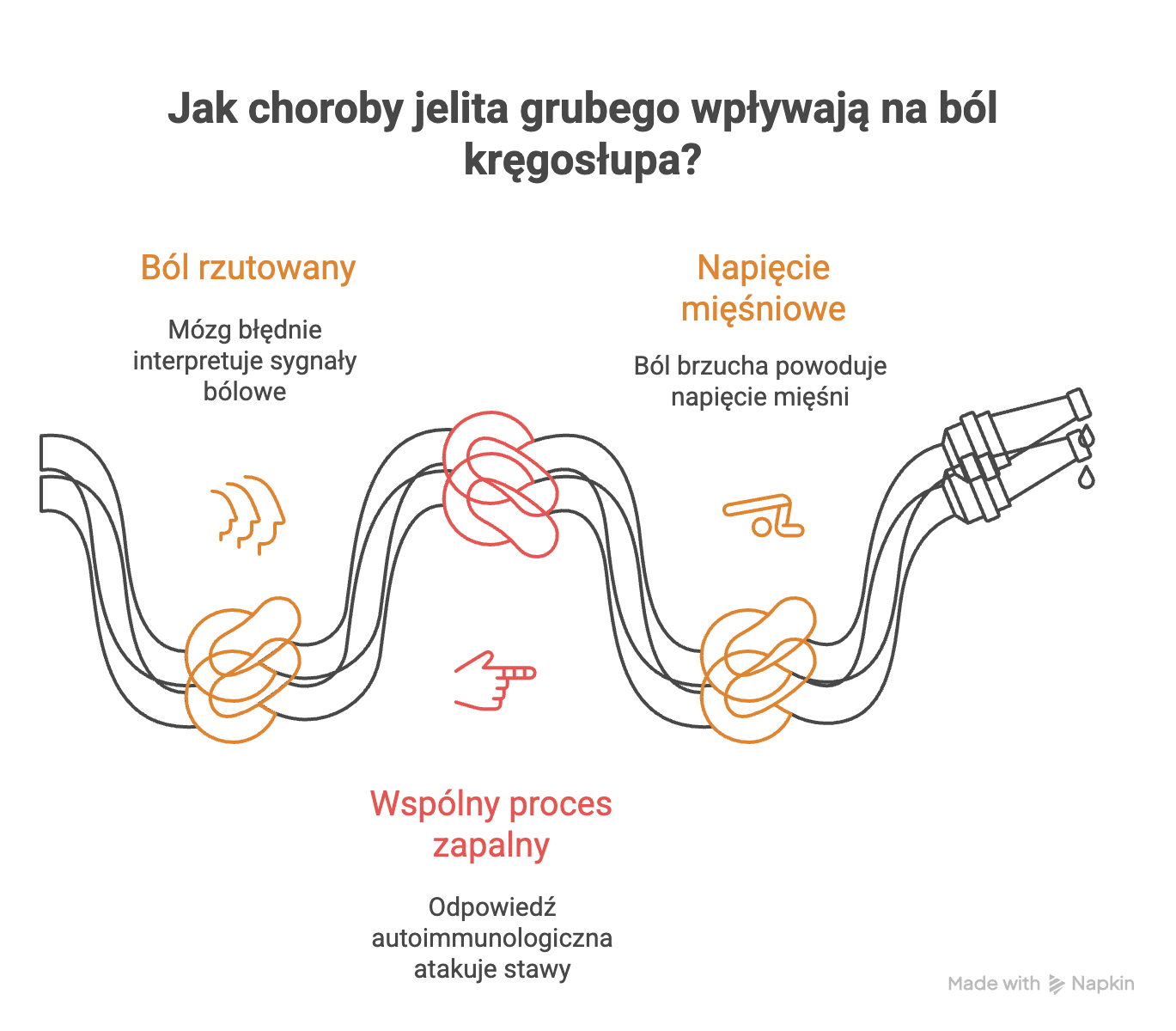
Mechanizm 1: Ból rzutowany (wisceralno-somatyczny)
To najważniejszy i najczęstszy mechanizm. Jak już wspomnieliśmy, nasze narządy wewnętrzne nie mają precyzyjnej “mapy” w mózgu. Sygnały bólowe z jelita grubego (np. spowodowane wzdęciem, skurczem, stanem zapalnym) wędrują nerwami do rdzenia kręgowego. Tam “spotykają się” z nerwami odbierającymi czucie ze skóry i mięśni dolnej części pleców i pośladków. Mózg, otrzymując sygnał z tego wspólnego “węzła”, ma problem z identyfikacją źródła i często interpretuje ból trzewny jako ból pochodzący ze struktur kręgosłupa.
Mechanizm 2: Wspólny proces zapalny
W przypadku nieswoistych chorób zapalnych jelit (ChZJ) problem jest znacznie głębszy. Uważa się, że te choroby mają podłoże autoimmunologiczne – układ odpornościowy przez pomyłkę atakuje własne tkanki. Z nie do końca poznanych przyczyn, u około 20-30% pacjentów z ChZJ ten sam proces zapalny, który niszczy jelita, atakuje również stawy, najczęściej stawy krzyżowo-biodrowe i stawy kręgosłupa. Prowadzi to do rozwoju spondyloartropatii towarzyszącej ChZJ, której głównym objawem jest zapalny ból pleców.
Mechanizm 3: Napięcie mięśniowo-powięziowe
Przewlekły ból brzucha, wzdęcia i dyskomfort prowadzą do odruchowego, nieświadomego napinania mięśni brzucha i dna miednicy. To chroniczne napięcie zaburza całą mechanikę tułowia. Osłabia mięśnie głębokie, które stabilizują kręgosłup, i przeciąża mięśnie pleców, które muszą przejąć ich funkcję.
Najczęstsze choroby jelita grubego związane z bólem pleców
1. Choroby zapalne jelit (ChZJ)
To najpoważniejsza i wymagająca szczególnej uwagi grupa schorzeń łączących jelita i kręgosłup. Należą do niej głównie dwie jednostki:choroba Leśniowskiego-Crohna i wrzodziejące zapalenie jelita grubego.
Jak rozpoznać ból pleców o charakterze zapalnym?
Ból kręgosłupa w przebiegu spondyloartropatii ma bardzo charakterystyczne cechy, które odróżniają go od typowego bólu mechanicznego:
- Pojawia się i nasila w spoczynku, zwłaszcza w drugiej połowie nocy, często wybudzając pacjenta ze snu.
- Towarzyszy mu silna poranna sztywność, która utrzymuje się przez ponad 30 minut.
- Paradoksalnie, ból i sztywność zmniejszają się po aktywności fizycznej i “rozruszaniu się”.
Ból ten najczęściej lokalizuje się w pośladkach (zapalenie stawów krzyżowo-biodrowych) i w odcinku lędźwiowym.
Objawy jelitowe, które muszą Cię zaniepokoić
Jeśli odczuwasz ból pleców o takim charakterze, zastanów się, czy nie towarzyszą mu objawy ze strony przewodu pokarmowego:
- Przewlekła biegunka (często z domieszką krwi lub śluzu).
- Bóle brzucha.
- Niewyjaśniona utrata masy ciała.
- Gorączka lub stany podgorączkowe.
Współwystępowanie zapalnego bólu pleców i objawów jelitowych to bardzo silny sygnał alarmowy, który wymaga pilnej, dwutorowej diagnostyki – reumatologicznej i gastroenterologicznej.
2. Zespół jelita drażliwego (IBS)
Zespół jelita drażliwego to bardzo częste zaburzenie czynnościowe przewodu pokarmowego, które nie jest związane z organicznym uszkodzeniem jelit, ale z ich nadwrażliwością i zaburzoną motoryką.
Jak IBS może powodować ból pleców?
Głównym mechanizmem jest tu wspomniany ból rzutowany. Przewlekłe wzdęcia, gazy i silne skurcze jelit generują sygnały bólowe, które mózg interpretuje jako ból w dolnej części pleców. Dodatkowo, ciągły dyskomfort w jamie brzusznej prowadzi do chronicznego napięcia mięśni brzucha i pleców, co samo w sobie może być źródłem bólu.
Jak odróżnić ból pleców w IBS?
Ból pleców w IBS często ma charakter tępy, rozlany i, co kluczowe, jego nasilenie często koreluje z nasileniem objawów brzusznych. Pacjenci zauważają, że plecy bolą ich bardziej w dniach, kiedy mają silniejsze wzdęcia lub bóle brzucha. Ból ten zazwyczaj nie jest związany z ruchem w tak typowy sposób, jak ból mechaniczny.
3. Rak jelita grubego
Musimy o tym powiedzieć jasno i dobitnie, choć jest to rzadka przyczyna bólu pleców. Zaawansowany rak jelita grubego, zwłaszcza jeśli guz jest zlokalizowany w tylnej części jelita, może naciekać lub uciskać na struktury nerwowe w miednicy i okolicy lędźwiowo-krzyżowej, powodując ból.
Jakie objawy powinny wzbudzić czujność onkologiczną?
Ból pleców w przebiegu choroby nowotworowej ma cechy bólu alarmowego (“czerwonej flagi”):
- Jest stały, uporczywy, “wiercący” i często nasila się w nocy.
- Nie ustępuje w spoczynku.
- Towarzyszą mu inne objawy, takie jak:
- Zmiana rytmu wypróżnień (nowo powstałe zaparcia lub biegunki).
- Krew w stolcu (jawna lub utajona).
- Niewyjaśniona utrata masy ciała i osłabienie.
- Anemia (niedokrwistość).
Szczególną czujność powinny zachować osoby po 50. roku życia oraz te z rodzinnym wywiadem raka jelita grubego.
Mechanizmy powstawania bólu kręgosłupa przy problemach z jelitami
W przypadku zaburzeń funkcjonowania jelit, takich jak przewlekłe stany zapalne czy wzdęcia, dochodzi do powstawania patologicznych napięć w obrębie ścian jelita. Takie napięcia mogą przenosić się na sąsiednie struktury, w tym na przeponę – główny mięsień oddechowy. Gdy przepona ulega przykurczowi z powodu przewlekłego podrażnienia ze strony układu pokarmowego, jej ruchomość zostaje ograniczona. To z kolei powoduje przeciążenie dolnego odcinka kręgosłupa, zwłaszcza w rejonie lędźwiowym, oraz prowadzi do kompensacyjnych napięć mięśni prostownika grzbietu. W efekcie pojawia się ból pleców o charakterze przewlekłym, który często jest trudny do jednoznacznego zdiagnozowania.
Na te mechanizmy wpływają również czynniki takie jak:
- przewlekły stres,
- nieprawidłowa dieta oraz
- zaburzenia mikrobioty jelitowej.
Stres może nasilać napięcia zarówno w obrębie jelit, jak i mięśni grzbietu, prowadząc do błędnego koła bólu i dyskomfortu. Z kolei dieta uboga w błonnik oraz nadmiar wysoko przetworzonej żywności sprzyjają zaburzeniom pracy jelit i pogłębiają problem napięć wewnętrznych. Warto zwrócić uwagę na to, że mikrobiota jelitowa odgrywa istotną rolę nie tylko w trawieniu, ale także w regulacji procesów zapalnych i odpornościowych organizmu – jej zaburzenia mogą więc pośrednio wpływać na nasilenie objawów bólowych ze strony kręgosłupa.
Dodatkowo, długotrwałe problemy z wypróżnianiem czy obecność stanów zapalnych prowadzą do aktywacji receptorów bólowych i utrzymujących się przykurczów mięśniowych. Taki przewlekły stan może skutkować ograniczeniem ruchomości kręgosłupa oraz zwiększonym ryzykiem przeciążeń krążków międzykręgowych. Dlatego tak ważne jest holistyczne podejście do zdrowia – uwzględniające zarówno kondycję układu pokarmowego, jak i prawidłową pracę mięśni stabilizujących tułów oraz odpowiednią higienę stylu życia.
Diagnostyka: kiedy ból kręgosłupa może mieć źródło w jelicie grubym?
W sytuacji, gdy ból pleców utrzymuje się mimo leczenia ortopedycznego lub pojawia się równolegle z objawami ze strony układu pokarmowego, warto rozważyć możliwość, że jego źródłem mogą być choroby jelita grubego.
Rozpoznanie bólu kręgosłupa pochodzenia jelitowego wymaga szczegółowego wywiadu lekarskiego – istotne są informacje o rytmie wypróżnień, obecności wzdęć, śluzu czy krwi w stolcu oraz współistniejących dolegliwościach trawiennych. Lekarz może również zapytać o przewlekłe zmęczenie, spadek masy ciała czy obniżony nastrój, które często towarzyszą schorzeniom przewodu pokarmowego.
W diagnostyce wykorzystuje się zarówno badania laboratoryjne, jak i obrazowe. Kolonoskopia pozwala na ocenę stanu błony śluzowej jelita grubego i wykrycie zmian takich jak polipy, uchyłki czy ogniska zapalne. Badanie na krew utajoną w stolcu umożliwia wykrycie niewidocznych gołym okiem krwawień, które mogą być sygnałem poważniejszych problemów.
W niektórych przypadkach lekarz może zalecić dodatkowe testy – np. USG jamy brzusznej czy badania mikrobioty jelitowej. Warto pamiętać, że diagnostyka różnicowa obejmuje także wykluczenie innych przyczyn bólu pleców, takich jak zmiany zwyrodnieniowe czy dyskopatia..
“Dla osób poszukujących kompleksowej diagnostyki i wsparcia specjalistów różnych dziedzin Galileo Medical oferuje konsultacje lekarskie oraz dostęp do nowoczesnych metod oceny funkcji jelit i układu ruchu. Dzięki współpracy zespołu lekarzy, fizjoterapeutów i dietetyków możliwe jest opracowanie indywidualnego planu postępowania – zarówno w zakresie leczenia chorób jelita grubego, jak i terapii bólu kręgosłupa. Takie podejście pozwala nie tylko szybciej znaleźć przyczynę dolegliwości, ale także skuteczniej zadbać o zdrowie na wielu poziomach.” Stanisław Bereza, fizjoterapeuta, Galileo Medical Warszawa Mokotów
Leczenie bólu kręgosłupa związanego z chorobami jelita grubego
Skuteczne leczenie bólu kręgosłupa związanego z chorobami jelita grubego wymaga podejścia wielokierunkowego, które obejmuje zarówno terapię schorzeń przewodu pokarmowego, jak i wsparcie dla układu ruchu.
Podstawą postępowania jest indywidualnie dobrana dieta bogata w błonnik, warzywa oraz produkty fermentowane (np. jogurty, kefiry, kiszonki), które wspierają prawidłową mikrobiotę jelitową. W przypadku przewlekłych stanów zapalnych lub innych poważniejszych chorób jelita grubego lekarz może zalecić farmakoterapię – od leków przeciwzapalnych po preparaty regulujące perystaltykę czy probiotyki. Takie działania mają na celu nie tylko złagodzenie objawów ze strony układu pokarmowego, ale również ograniczenie napięć przenoszących się na mięśnie grzbietu.
Wspomagająco warto wdrożyć rehabilitację i terapię manualną, która poprawia ruchomość kręgosłupa oraz zmniejsza przykurcze mięśniowe wywołane odruchami wiscero-somatycznymi.
Coraz większą popularność zyskuje osteopatia wisceralna – techniki manualne stosowane przez doświadczonych terapeutów pozwalają uwolnić narządy wewnętrzne od patologicznych napięć, co przekłada się na poprawę funkcji zarówno jelit, jak i kręgosłupa.
W przypadkach przewlekłego bólu pleców spowodowanego zaburzeniami pracy jelit niezwykle istotna jest współpraca specjalistów różnych dziedzin: gastroenterologa, fizjoterapeuty oraz dietetyka.
W Galileo Medical oferujemy kompleksową opiekę nad pacjentami zmagającymi się z problemami zarówno ze strony układu pokarmowego, jak i narządu ruchu. Dzięki ścisłej współpracy lekarzy, fizjoterapeutów oraz dietetyków możliwe jest stworzenie spersonalizowanego planu leczenia – obejmującego zarówno terapię chorób jelita grubego, jak i skuteczną rehabilitację kręgosłupa. Nasze placówki wyposażone są w nowoczesny sprzęt do fizykoterapii oraz innowacyjne rozwiązania wspierające proces powrotu do zdrowia. Takie holistyczne podejście pozwala nie tylko złagodzić ból pleców o podłożu jelitowym, ale także poprawić ogólną jakość życia pacjentów.
Profilaktyka: jak dbać o zdrowie jelit i kręgosłupa?
Utrzymanie prawidłowej kondycji zarówno jelit, jak i kręgosłupa wymaga świadomego podejścia do codziennych nawyków.
Regularna aktywność fizyczna, nawet w formie umiarkowanych spacerów czy ćwiczeń rozciągających, wspiera perystaltykę jelit oraz wzmacnia mięśnie stabilizujące tułów. Ruch pomaga także redukować napięcia mięśniowe powstające w wyniku przewlekłego stresu czy długotrwałego siedzenia, co przekłada się na mniejsze ryzyko przeciążeń dolnego odcinka pleców. Warto pamiętać, że siedzący tryb życia i brak ruchu mogą prowadzić nie tylko do problemów z kręgosłupem, ale również zaburzać funkcjonowanie układu pokarmowego.
Duże znaczenie ma dieta bogata w błonnik, oparta na warzywach, owocach, pełnoziarnistych produktach zbożowych oraz kiszonkach i fermentowanych napojach mlecznych. Takie produkty wspierają rozwój korzystnej mikrobioty jelitowej i zapobiegają zaparciom, które często nasilają dolegliwości bólowe pleców. Unikanie wysoko przetworzonej żywności, nadmiaru cukru oraz tłuszczów trans pozwala ograniczyć przewlekłe stany zapalne w organizmie. W codziennej diecie warto również zadbać o odpowiednie nawodnienie – niedobór płynów może prowadzić do odwodnienia śluzówki jelit i utrudniać prawidłowe wypróżnianie.
Równie ważne według naszych terapeutów pozostaje:
- redukcja stresu
- unikanie używek takich jak alkohol czy papierosy, które negatywnie wpływają zarówno na przewód pokarmowy, jak i układ mięśniowo-szkieletowy.
- regularne badania kontrolne – takie jak kolonoskopia czy testy na krew utajoną w stolcu – umożliwiają wykrycie ewentualnych nieprawidłowości na wczesnym etapie.
- edukacja zdrowotna oraz świadome obserwowanie własnego organizmu pomagają szybko reagować na pierwsze sygnały ostrzegawcze i wdrażać skuteczne działania profilaktyczne. Dzięki temu można nie tylko zmniejszyć ryzyko rozwoju poważniejszych chorób jelita grubego, ale także zadbać o sprawność kręgosłupa przez długie lata.
Podsumowanie
Ból kręgosłupa to nie zawsze problem z kręgosłupem. Nasze ciało to skomplikowany system, w którym problemy w jednym miejscu mogą manifestować się w zupełnie innym. Jeśli Twój ból pleców jest przewlekły, nietypowy, towarzyszą mu objawy brzuszne lub ogólnoustrojowe, nie traktuj go jako zwykłego “bólu krzyża”. To może być ważny sygnał, który wysyłają Ci Twoje jelita.
W Galileo Medical wierzymy w siłę holistycznej diagnozy. Nasz interdyscyplinarny zespół ortopedów, gastroenterologów, reumatologów i fizjoterapeutów jest przygotowany, aby spojrzeć na Twój problem z każdej perspektywy i znaleźć jego prawdziwe źródło. Nie pozwól, by ból i niepewność rządziły Twoim życiem – umów się na konsultację i pozwól nam sobie pomóc.
FAQ
Czy ból kręgosłupa pochodzenia jelitowego może występować u dzieci?
Tak, choć jest to rzadsze niż u dorosłych, zaburzenia pracy jelit mogą powodować bóle pleców także u dzieci. Najczęściej dotyczy to przewlekłych zaparć lub nietolerancji pokarmowych. W przypadku dzieci warto zwrócić szczególną uwagę na objawy ze strony układu pokarmowego oraz skonsultować się z pediatrą lub gastroenterologiem dziecięcym.
Jak odróżnić ból kręgosłupa wywołany problemami jelitowymi od bólu o podłożu ortopedycznym?
Ból kręgosłupa związany z chorobami jelita grubego często pojawia się równolegle z objawami trawiennymi, takimi jak wzdęcia, zmiana rytmu wypróżnień czy obecność śluzu w stolcu. Może mieć charakter przewlekły i nie ustępować po typowym leczeniu ortopedycznym. Kluczowe jest obserwowanie współistniejących symptomów oraz konsultacja lekarska w celu przeprowadzenia diagnostyki różnicowej.
Czy suplementacja probiotykami może pomóc w łagodzeniu bólu pleców związanego z jelitami?
Probiotyki mogą wspierać odbudowę prawidłowej mikrobioty jelitowej, co pośrednio może przyczynić się do zmniejszenia napięć i stanów zapalnych wpływających na kręgosłup. Jednak ich stosowanie powinno być skonsultowane z lekarzem lub dietetykiem, aby dobrać odpowiedni preparat i dawkowanie dostosowane do indywidualnych potrzeb pacjenta.
Jakie badania obrazowe mogą być pomocne w diagnostyce bólu kręgosłupa o możliwym podłożu jelitowym?
Oprócz kolonoskopii i badań laboratoryjnych, pomocne mogą być USG jamy brzusznej do oceny narządów wewnętrznych oraz rezonans magnetyczny (MRI) lub tomografia komputerowa (CT) kręgosłupa w celu wykluczenia zmian strukturalnych. W niektórych przypadkach lekarz może zalecić także badania czynnościowe układu pokarmowego.
Przeczytaj również:
Domowe sposoby na ból kręgosłupa: Skuteczne i bezpieczne metody
Ból żeber od kręgosłupa – przyczyny, objawy, diagnostyka i skuteczne leczenie
Ból po operacji kręgosłupa – jak długo trwa, od czego zależy i jak go łagodzić?
Ból piszczeli od kręgosłupa – przyczyny, objawy, diagnostyka i leczenie
Fizjoterapia na ból kręgosłupa lędźwiowego – skuteczne metody leczenia i profilaktyki
Ból kręgosłupa o podłożu psychicznym – jak emocje i stres wpływają na zdrowie pleców?
Ból kręgosłupa lędźwiowego promieniujący do biodra – przyczyny, objawy, diagnostyka i leczenie
Bibliografia:
Norman W. Walker, Zdrowe jelita – zdrowe życie, Wydawnictwo Vital, 2017.
Michael D. Gershon, The Second Brain: A Groundbreaking New Understanding of Nervous Disorders of the Stomach and Intestine, Harper Perennial, 1999.
Giulia Enders, Historia wewnętrzna. Jelita – najbardziej fascynujący organ naszego ciała, Wydawnictwo Feeria, 2015.
David Perlmutter, Zbożowa głowa. Jak pszenica, cukier i węglowodany rujnują nasz mózg i zdrowie, Wydawnictwo Bukowy Las, 2014.
Peter O’Sullivan, Darren de Souza, Ból kręgosłupa. Praktyczny przewodnik dla pacjentów i terapeutów, Wydawnictwo PZWL, 2022.
Mark Hyman, Jelita wiedzą lepiej. Jak mikrobiom wpływa na zdrowie fizyczne i psychiczne, Wydawnictwo Galaktyka, 2020.
Jean-Pierre Barral, Pierre Mercier, Osteopatia wisceralna, Wydawnictwo MedPharm Polska, 2008.