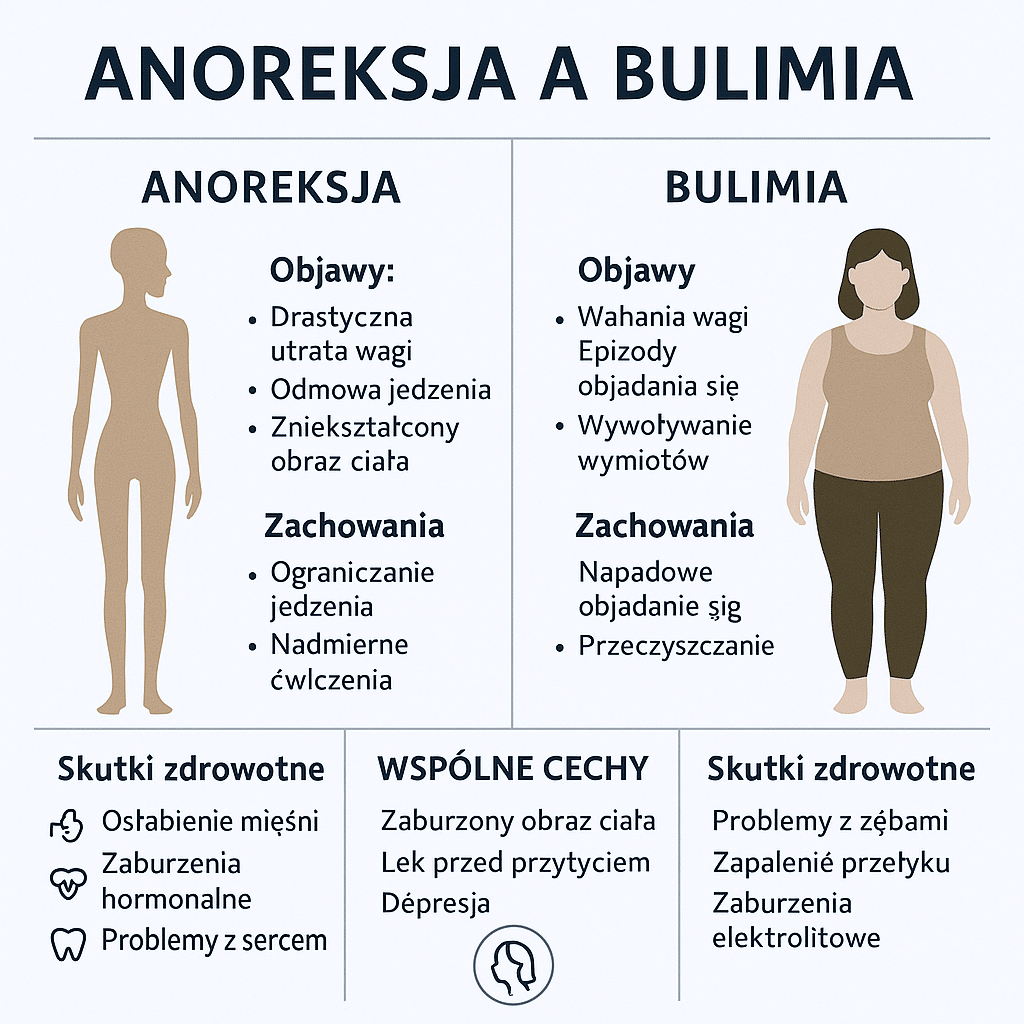
Anoreksja a Bulimia – Kluczowe Wnioski:
- Waga jest kluczowym kryterium diagnostycznym: To podstawowa i najważniejsza różnica. W anoreksji zawsze występuje znacząca niedowaga. W bulimii masa ciała pacjenta jest w normie lub występuje nadwaga.
- Stosunek do jedzenia i kontroli: W anoreksji (typu restrykcyjnego) dominuje żelazna, konsekwentna kontrola i odmawianie sobie jedzenia. Bulimia charakteryzuje się chaosem i utratą kontroli – cyklami restrykcji przeplatanymi niekontrolowanymi napadami objadania się.
- Doświadczenie ego-syntoniczne vs. ego-dystoniczne: Objawy anoreksji są często ego-syntoniczne, co oznacza, że pacjent postrzega je jako spójne z jego „ja” (jest dumny ze swojej samokontroli). Objawy bulimii są ego-dystoniczne – pacjent odczuwa ogromny wstyd i obrzydzenie z powodu swoich napadów i wymiotów.
- Profil psychologiczny: Choć to uproszczenie, pacjenci z anoreksją częściej cechują się perfekcjonizmem, sztywnością i cechami obsesyjno-kompulsyjnymi. Pacjenci z bulimią częściej przejawiają impulsywność, niestabilność emocjonalną i większą skłonność do zachowań ryzykownych.
- Granica bywa płynna: Istnieje anoreksja typu bulimicznego, a wielu pacjentów w trakcie życia „przechodzi” z jednej diagnozy w drugą, co pokazuje, że obie choroby wyrastają ze wspólnego korzenia.
Waga Ciała: Pierwsza i Najważniejsza Różnica Diagnostyczna
Najbardziej obiektywnym i fundamentalnym kryterium, które pozwala lekarzowi odróżnić anoreksję od bulimii, jest masa ciała pacjenta.
Anoreksja: Choroba Widoczna w Ciele
Definicja anoreksji psychicznej (anorexia nervosa), zgodnie z klasyfikacją DSM-5, opiera się na trzech filarach, z których pierwszym i niezbędnym jest: „ograniczenie podaży energii w stosunku do zapotrzebowania, prowadzące do znacząco niskiej masy ciała”. Nie ma diagnozy anoreksji bez niedowagi. To choroba, która w swojej zaawansowanej formie jest widoczna gołym okiem w postaci wychudzenia. Oczywiście, jak omawialiśmy w innych artykułach, istnieje anoreksja atypowa, ale w klasycznym ujęciu, niska waga jest warunkiem koniecznym.
Bulimia: Choroba Ukryta w Normalnej Wadze
Zupełnie inaczej jest w przypadku bulimii psychicznej (bulimia nervosa). Tutaj jednym z kryteriów diagnostycznych jest właśnie brak spełniania kryteriów dla anoreksji. Pacjent z bulimią, mimo chaotycznych zachowań żywieniowych, w wyniku cykli objadania się i kompensacji, utrzymuje masę ciała w granicach normy (BMI 18,5-24,9) lub ma nadwagę (BMI ≥ 25).
To właśnie ta „normalna” waga jest największym kamuflażem bulimii. Rodzina, przyjaciele, a nawet lekarze pierwszego kontaktu, widząc osobę o prawidłowej masie ciała, często nie podejrzewają, że zmaga się ona ze śmiertelnie niebezpiecznym zaburzeniem odżywiania. To sprawia, że bulimia bywa diagnozowana znacznie później niż anoreksja, często dopiero wtedy, gdy pojawiają się poważne powikłania medyczne.
Kontrola vs. Chaos: Dwa Różne Światy Zachowań Żywieniowych
Druga fundamentalna różnica dotyczy wzorca zachowań związanych z jedzeniem i poczucia kontroli.
W anoreksji, zwłaszcza typu restrykcyjnego, dominuje żelazna, konsekwentna i pozornie skuteczna samokontrola. Pacjent jest w stanie przez długi czas odmawiać sobie jedzenia, tłumić głód i trzymać się swoich sztywnych zasad. Ta zdolność do restrykcji jest dla niego źródłem ogromnej dumy, poczucia siły i wyjątkowości. Anoreksja daje iluzję panowania nad własnym życiem i ciałem.
Bulimia to świat chaosu i utraty kontroli. Tutaj również występuje dążenie do restrykcji, ale jest ono regularnie przerywane przez niekontrolowane napady objadania się. Pacjent z bulimią nie jest w stanie utrzymać stałej, żelaznej dyscypliny. Jego życie to sinusoida skrajności: okresy głodzenia i ścisłej diety przeplatają się z epizodami, w których traci on wszelką kontrolę i pochłania ogromne ilości jedzenia. To właśnie to poczucie porażki i utraty kontroli jest źródłem ogromnego wstydu i cierpienia, które napędza dalsze, desperackie próby kompensacji.
Ja i Moja Choroba: Różnice w Przeżywaniu Wewnętrznym
Kolejna istotna różnica, którą obserwujemy w naszej pracy klinicznej w Ośrodku Psychoterapeutycznym Jagiellonka, dotyczy stosunku pacjenta do własnej choroby.
Anoreksja jako Część Tożsamości (Ego-syntoniczność)
W wielu przypadkach objawy anoreksji są ego-syntoniczne, co oznacza, że są one postrzegane przez pacjenta jako spójne z jego systemem wartości, celami i obrazem samego siebie. Pacjentka z anoreksją często nie uważa, że jest chora. Jest dumna ze swojej zdolności do samokontroli, postrzega chudnięcie jako osiągnięcie i nie chce się leczyć, ponieważ leczenie oznaczałoby utratę tej tożsamości i przybranie na wadze, czego panicznie się boi. Choroba jest jej „przyjaciółką” i sposobem na życie. Ten brak wglądu (anosognozja) jest jedną z największych barier w terapii.
Bulimia jako Obcy Wróg (Ego-dystoniczność)
Objawy bulimii są z kolei typowo ego-dystoniczne, czyli niezgodne z „ja” pacjenta. Osoba z bulimią odczuwa ogromny wstyd, obrzydzenie i nienawiść do swoich napadów objadania się i wymiotów. Postrzega je jako coś obcego, obrzydliwego, jako dowód swojej słabości i porażki. W przeciwieństwie do pacjentki z anoreksją, osoba z bulimią zazwyczaj zdaje sobie sprawę z tego, że jej zachowanie jest patologiczne i bardzo chce się z niego wyleczyć. To poczucie wstydu sprawia, że latami ukrywa chorobę, ale jednocześnie, gdy już trafi na terapię, jej motywacja do zmiany bywa często wyższa na początkowym etapie leczenia.
Profil Psychologiczny: Dwa Różne Portrety Osobowości?
Choć każde uogólnienie jest ryzykowne, badania i obserwacje kliniczne wskazują na pewne różnice w typowych profilach osobowościowych pacjentów z anoreksją i bulimią.
Pacjenci z anoreksją częściej charakteryzują się:
- Perfekcjonizmem i wysokimi ambicjami.
- Sztywnością myślenia i trudnością w adaptacji do zmian.
- Cechami obsesyjno-kompulsyjnymi (rytuały, natrętne myśli).
- Introwersją, nieśmiałością i tendencją do unikania.
- Zahamowaniem w wyrażaniu emocji (aleksytymia).
Pacjenci z bulimią częściej przejawiają:
- Impulsywność i niestabilność emocjonalną.
- Większą skłonność do zachowań ryzykownych (nadużywanie substancji, samookaleczenia, ryzykowne zachowania seksualne).
- Ekstrawersję i potrzebę stymulacji.
- Cechy osobowości chwiejnej emocjonalnie (borderline).
- Bardziej burzliwe i niestabilne relacje interpersonalne.
Oczywiście, są to tylko pewne tendencje. W praktyce obraz kliniczny jest zawsze indywidualny i często mieszany.
Podobieństwa: Co Łączy Anoreksję i Bulimię?
Mimo tak wyraźnych różnic, obie choroby wyrastają ze wspólnego, bolesnego korzenia.
- Obsesja na punkcie wagi i sylwetki: W obu przypadkach myśli pacjenta są zdominowane przez tematykę jedzenia, wagi i wyglądu.
- Paniczny lęk przed przytyciem: Jest on siłą napędową obu zaburzeń.
- Niska i niestabilna samoocena: W obu chorobach poczucie własnej wartości jest niemal całkowicie uzależnione od cyfry na wadze.
- Wysoka współchorobowość: Zarówno anoreksji, jak i bulimii bardzo często towarzyszą inne zaburzenia psychiczne, głównie depresja, zaburzenia lękowe i zaburzenia osobowości.
- Poważne powikłania medyczne: Choć mechanizmy są różne, obie choroby prowadzą do wyniszczenia organizmu i mogą być śmiertelne.

Płynna Granica: Anoreksja Typu Bulimicznego i „Przejścia” Między Diagnozami
Obraz komplikuje fakt, że podział na anoreksję i bulimię nie zawsze jest tak ostry. Istnieje diagnoza, która stanowi swoisty pomost między tymi dwoma światami: anoreksja psychiczna, typ z napadami objadania się / przeczyszczaniem.
Diagnozujemy ją u pacjenta, który spełnia wszystkie trzy kryteria dla anoreksji (w tym kluczowe kryterium znaczącej niedowagi), ale jednocześnie regularnie angażuje się w napady objadania się i/lub zachowania kompensacyjne (wymioty, przeczyszczanie). Ta diagnoza pokazuje, że chaos i utrata kontroli, typowe dla bulimii, mogą występować również w stanie głębokiego wychudzenia.
Co więcej, historia naturalna zaburzeń odżywiania często pokazuje, że pacjenci w ciągu życia „migrują” między diagnozami. Bardzo często zdarza się, że pacjentka, która przez kilka lat chorowała na anoreksję typu restrykcyjnego, po odzyskaniu części wagi zaczyna mieć napady objadania się i rozwija pełnoobjawową bulimię. To zjawisko, obserwowane u około 30-50% pacjentek z anoreksją, pokazuje, jak blisko spokrewnione są te dwa zaburzenia.
Podsumowanie
Anoreksja i bulimia to dwie strony tej samej, mrocznej monety. Choć na powierzchni różnią się wagą, zachowaniami i profilem psychologicznym, w głębi dzielą ten sam ból, lęk i obsesję. Anoreksja jest chorobą sztywnej, pozornej kontroli, która prowadzi do powolnego gaśnięcia. Bulimia to choroba chaosu i utraty kontroli, która niszczy w ukryciu. Zrozumienie tych różnic i podobieństw jest kluczowe dla specjalistów, aby mogli dobrać najskuteczniejszą formę pomocy. A dla pacjentów i ich rodzin jest to ważna lekcja, że niezależnie od nazwy, za każdą z tych chorób kryje się ogromne cierpienie, które wymaga profesjonalnego leczenia, empatii i nadziei na odzyskanie zdrowia.
Anoreksja a Bulimia – FAQ
Która choroba jest „gorsza” lub bardziej niebezpieczna?
Nie można w ten sposób wartościować cierpienia. Obie choroby są śmiertelnie niebezpieczne. Anoreksja ma statystycznie wyższy wskaźnik śmiertelności z powodu powikłań wynikających z ekstremalnego wyniszczenia. Jednak bulimia, z powodu ryzyka nagłego zatrzymania krążenia w wyniku zaburzeń elektrolitowych, również jest stanem bezpośredniego zagrożenia życia. Obie wymagają pilnej i intensywnej interwencji.
Czy leczenie obu chorób jest takie samo?
I tak, i nie. Ogólne zasady są podobne: obie wymagają pracy multidyscyplinarnego zespołu i łączą interwencje medyczne, psychoterapeutyczne i dietetyczne. Jednak akcenty w terapii są inne. W anoreksji priorytetem jest przywrócenie wagi. W bulimii – przerwanie cyklu objadania się i kompensacji. Metody terapeutyczne, choć często wywodzą się z tego samego nurtu (CBT), są dostosowane do specyfiki problemu.
Czy można mieć objawy obu chorób naraz?
Tak, jak opisano w artykule, pacjent może mieć anoreksję typu bulimicznego – czyli mieć znaczną niedowagę i jednocześnie napady objadania się i wymioty. Z perspektywy diagnostycznej, kryterium wagi jest nadrzędne. Jeśli występuje niedowaga, zawsze diagnozujemy anoreksję, dodając jedynie określenie typu.
Czy osoba z anoreksją może „przejść” w bulimię?
Tak, jest to bardzo częste zjawisko. Długotrwałe głodzenie w anoreksji prowadzi do tak silnych zmian fizjologicznych i psychologicznych, że organizm w końcu „buntuje się”, co prowadzi do pierwszego napadu objadania się. To wywołuje panikę i często jest początkiem cyklu bulimicznego. Dlatego tak ważne jest, aby leczenie anoreksji prowadziło do osiągnięcia w pełni zdrowej, stabilnej wagi, co zmniejsza ryzyko takiej transformacji.
Moja córka bardzo mało je, ale czasem ma napady na słodycze. Czy to anoreksja czy bulimia?
To pytanie, na które może odpowiedzieć tylko specjalista po dokładnym zbadaniu. Kluczowe będzie tu określenie jej wagi (czy jest w normie, czy poniżej?), a także ocena, czy „napady na słodycze” mają charakter niekontrolowanego objadania się, czy są to po prostu momenty „złamania diety”. Niezależnie od diagnozy, takie zachowanie jest sygnałem alarmowym i wymaga pilnej konsultacji.
Przeczytaj również:
Leczenie Zaburzeń Odżywiania Prywatnie: Koszty, Dostępność i Korzyści
Leczenie Zaburzeń Odżywiania w Warszawie: Krok po Kroku do Zdrowia z Galileo Medical
Całodobowe Leczenie Zaburzeń Odżywiania – Skuteczna Pomoc w Powrocie do Zdrowia
Leczenie Bulimii i Anoreksji Mazowieckie – Odzyskaj Kontrolę Nad Swoim Życiem
Dietetyk a zaburzenia odżywiania – kiedy warto skorzystać z pomocy?
Jak Pomóc Osobie z Bulimią? Porady dla Bliskich
Bibliografia
Józefik, B. (red.). (2014). Anoreksja i bulimia psychiczna. Rozumienie i leczenie zaburzeń odżywiania się. Wydawnictwo Uniwersytetu Jagiellońskiego.
Cierpiałkowska, L., Sęk, H. (red.). (2016). Psychologia kliniczna. Wydawnictwo Naukowe PWN.
Brytek-Matera, A. (2021). Psychodietetyka. Wydawnictwo PZWL.
American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders (5th ed.). Arlington, VA.
Fairburn, C. G. (2008). Cognitive behavior therapy and eating disorders. The Guilford Press.
Eddy, K. T., Dorer, D. J., Franko, D. L., et al. (2008). Diagnostic crossover in anorexia nervosa and bulimia nervosa: implications for DSM-V. The American Journal of Psychiatry, 165(2), 245-250.