Bezsenność u dzieci – Kluczowe wnioski:
Zanim zgłębisz szczegóły, zapoznaj się z 5 najważniejszych faktami dotyczącymi zaburzeń snu u najmłodszych:
- Dwa oblicza bezsenności: Należy odróżnić bezsenność behawioralną (złe nawyki, brak granic) od organicznej (choroby, ból, zaburzenia biochemiczne).
- Hormon wzrostu: Największy wyrzut somatotropiny następuje w fazie snu głębokiego. Dziecko, które nie śpi, może rosnąć wolniej.
- Światło niebieskie: Ekrany tabletów i telefonów hamują wydzielanie melatoniny u dzieci znacznie silniej niż u dorosłych, niszcząc architekturę snu.
- Ukryte przyczyny: Niedobór żelaza czy obecność pasożytów to częste, a przeoczane przyczyny „wiercenia się” w łóżku.
- Terapia zamiast leków: Złotym standardem leczenia jest terapia poznawczo-behawioralna (CBT-I), a farmakologia jest ostatecznością stosowaną pod ścisłym nadzorem lekarza.
Czym jest bezsenność u dzieci i jak rozpoznać zaburzenia snu?
Definicja bezsenności u dziecka różni się od tej u dorosłych. Dziecko rzadko skarży się, że „nie może spać”. Częściej zgłasza lęk przed ciemnością, prosi o kolejne picie, wychodzi z łóżka lub jest nadpobudliwe wieczorem. Aby mówić o problemie medycznym, musimy odnieść się do norm rozwojowych.
Ile snu potrzebuje dziecko? Normy wiekowe
Zapotrzebowanie na sen zmienia się dynamicznie wraz z rozwojem układu nerwowego.
- Niemowlęta (0-12 m.ż.): Potrzebują od 14 do 17 godzin snu na dobę (wliczając drzemki). Ich cykl dobowy dopiero się kształtuje.
- Małe dzieci (1-2 lata): 11-14 godzin. To czas, kiedy często rezygnuje się z jednej drzemki, co może czasowo zaburzyć nocny wypoczynek.
- Przedszkolaki (3-5 lat): 10-13 godzin. W tym wieku dzieci często zaczynają unikać spania w dzień, co może prowadzić do wieczornego przemęczenia.
- Dzieci szkolne (6-13 lat): 9-11 godzin. To kluczowy czas dla konsolidacji pamięci i nauki.
- Nastolatki (14-17 lat): 8-10 godzin. Tutaj następuje fizjologiczne przesunięcie fazy snu (chodzenie spać później), co często jest mylone z bezsennością.
Jeśli Twoje dziecko śpi znacznie krócej niż te normy lub jakość tego snu jest zła (częste wybudzenia), jest to sygnał alarmowy.
Bezsenność przewlekła a ostra – kryteria medyczne
O bezsenności ostrej (krótkotrwałej) mówimy, gdy problemy ze snem trwają krócej niż 3 miesiące i wiążą się z konkretnym stresorem (np. pójście do przedszkola, choroba, ząbkowanie). Jest to reakcja adaptacyjna organizmu.
O bezsenności przewlekłej mówimy, gdy trudności z zasypianiem lub utrzymaniem ciągłości snu występują co najmniej 3 razy w tygodniu przez okres dłuższy niż 3 miesiące. Taki stan wymaga diagnostyki w Galileo Medical, ponieważ rzadko mija „samoistnie” i zaczyna negatywnie wpływać na rozwój dziecka.
Opór przed pójściem spać a realne trudności z zasypianiem
Warto odróżnić bedtime resistance (opór behawioralny) od fizjologicznej niemożności zaśnięcia. Opór to sytuacja, gdy dziecko może zasnąć, ale nie chce, odwlekając ten moment (negocjacje, płacz, wymuszanie obecności rodzica). Wynika to z braku granic i błędów wychowawczych.
Realna bezsenność to sytuacja, gdy dziecko leży w łóżku, jest zmęczone, chce spać, ale przewraca się z boku na bok, nie może się wyciszyć lub wybudza się z płaczem w nocy i nie może ponownie zasnąć. To sugeruje problem biologiczny lub lękowy.
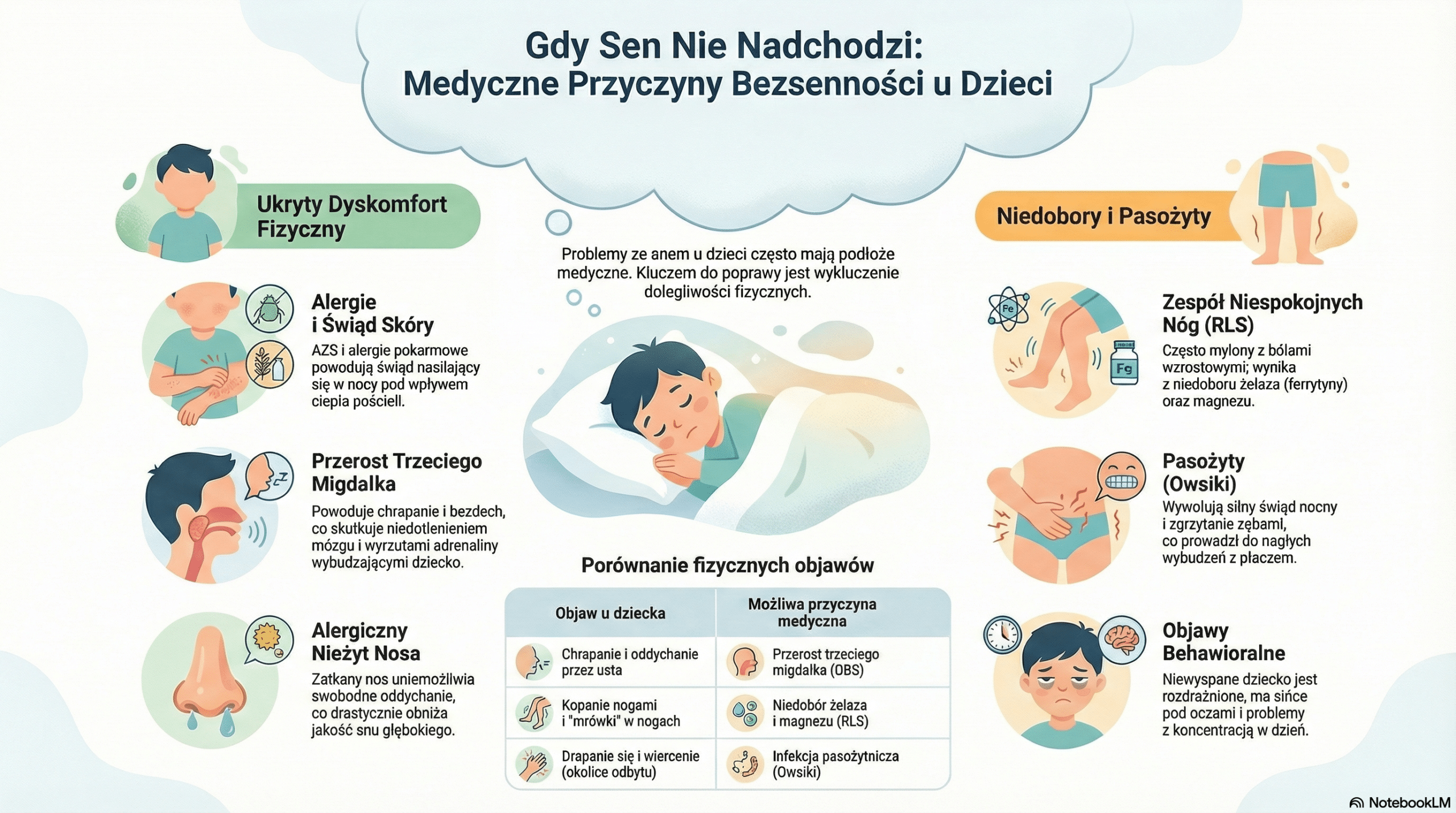
Najczęstsze przyczyny bezsenności u dzieci – obszar medyczny
Rodzice często szukają przyczyn w psychice („może się czegoś boi?”), podczas gdy powód leży w ciele. Dziecko, które odczuwa dyskomfort fizyczny, nie będzie spało dobrze. Diagnostyka w Galileo Medical zawsze zaczyna się od wykluczenia przyczyn somatycznych.
Alergie, AZS i świąd skóry
Jednym z najczęstszych, ukrytych wrogów snu jest świąd. Atopowe Zapalenie Skóry (AZS) lub alergie pokarmowe (np. na białka mleka krowiego) powodują swędzenie, które nasila się w nocy pod wpływem ciepła pościeli. Dziecko drapie się przez sen, wybudza się wielokrotnie (mikro-wybudzenia), a rano jest niewyspane i rozdrażnione. Często rodzic nie widzi drapania, a jedynie efekt w postaci zmęczonego dziecka. Również nieleczony alergiczny nieżyt nosa (zatkany nos) uniemożliwia swobodne oddychanie i głęboki sen.
Przerost trzeciego migdałka i bezdech senny u dzieci
Jeśli Twoje dziecko chrapie, oddycha przez usta w czasie snu, poci się w nocy lub przyjmuje nietypowe pozycje (np. z odchyloną głową), może cierpieć na Obturacyjny Bezdech Senny (OBS). Najczęstszą przyczyną jest przerost migdałka gardłowego (trzeciego migdałka).
Niedotlenienie mózgu podczas snu powoduje wyrzuty adrenaliny, co wybudza dziecko ze snu głębokiego do płytkiego. Takie dziecko śpi „długo”, ale wstaje zmęczone, ma sińce pod oczami i problemy z koncentracją. To stan wymagający pilnej konsultacji laryngologicznej.
Niedobory żywieniowe a Zespół Niespokojnych Nóg (RLS)
U dzieci również występuje Zespół Niespokojnych Nóg (RLS), często mylony z tzw. bólami wzrostowymi. Dziecko skarży się na „mrówki w nogach”, kopie przez sen, nie może znaleźć miejsca dla nóg. Główną przyczyną RLS u dzieci jest niedobór żelaza (nawet bez anemii, przy niskim poziomie ferrytyny) oraz magnezu. Niedobór tych pierwiastków zaburza produkcję dopaminy w mózgu, co uniemożliwia fizyczny relaks wieczorem.
Pasożyty (Owsiki) – nocny wróg
To temat tabu, ale niezwykle powszechny. Infekcja owsikami (enterobioza) daje objawy głównie w nocy. Samice pasożytów wychodzą w okolice odbytu, by złożyć jaja, co powoduje silny świąd. Dziecko wierci się, drapie, zgrzyta zębami (bruksizm) i wybudza się z płaczem. Jeśli bezsenność pojawiła się nagle u przedszkolaka, badanie kału na pasożyty jest jednym z pierwszych kroków diagnostycznych.
Psychologiczne i środowiskowe przyczyny problemów ze snem u dzieci i młodzieży
Gdy wykluczymy choroby ciała, przyglądamy się emocjom i środowisku, w którym dziecko zasypia. Mózg dziecka jest niezwykle chłonny i wrażliwy na bodźce, a procesy hamowania (wyciszania) nie są jeszcze w pełni rozwinięte.
Lęk separacyjny i koszmary senne
U małych dzieci (od 8. miesiąca do ok. 3. roku życia) naturalnym etapem rozwoju jest lęk separacyjny. Dziecko boi się rozstania z rodzicem, bo zasypianie kojarzy mu się z „znikaniem” mamy lub taty. Każde przebudzenie w nocy wiąże się z panicznym sprawdzaniem, czy rodzic jest obok.
U starszych dzieci (przedszkolaki) pojawia się wyobraźnia magiczna – lęk przed ciemnością, potworami pod łóżkiem. Koszmary senne (w fazie REM) lub lęki nocne (pavor nocturnus – w fazie NREM, gdzie dziecko krzyczy, ale śpi) są częstą przyczyną zaburzeń snu na tle emocjonalnym.
Stres szkolny i przebodźcowanie
Współczesne dzieci żyją w ciągłym stresie. Presja szkolna, nadmiar zajęć dodatkowych, konflikty rówieśnicze podnoszą poziom kortyzolu (hormonu stresu). Kortyzol jest antagonistą melatoniny. Dziecko z wysokim poziomem kortyzolu jest w stanie „czuwania”, mimo zmęczenia. Mózg nie potrafi się wyłączyć, przetwarza wydarzenia dnia, co utrudnia wejście w fazę snu. Zjawisko to nazywamy „tired but wired” (zbyt zmęczony, by zasnąć).
Bezsenność behawioralna dziecięca
To najczęstsza diagnoza u zdrowych dzieci (ok. 20-30% populacji). Wynika z wyuczenia nieprawidłowych asocjacji sennych. Dziecko uczy się zasypiać tylko w określonych warunkach: podczas kołysania, karmienia butelką, trzymania za rękę rodzica czy oglądania bajki. Kiedy wybudza się w nocy (co jest fizjologiczne, każdy człowiek wybudza się na chwilę między cyklami snu), nie potrafi samo zasnąć ponownie, bo brakuje mu „warunku” (np. butelki czy ręki rodzica). Płacze, by przywrócić ten stan. Nie jest to choroba, lecz nawyk, który można zmienić treningiem snu.
Skutki niedoboru snu u dzieci – Dlaczego nie wolno tego lekceważyć?
Sen to nie tylko odpoczynek – dla dziecka to czas intensywnego rozwoju neurobiologicznego. Przewlekła bezsenność niesie za sobą poważne konsekwencje zdrowotne i rozwojowe.
Zahamowanie wzrastania i regeneracji
Hormon wzrostu (somatotropina) jest wydzielany pulsacyjnie, a jego największe piki przypadają na fazę snu głębokiego (SWS) w pierwszej połowie nocy. Dziecko, które śpi płytko, często się wybudza lub kładzie się bardzo późno, może mieć zaburzone wydzielanie tego hormonu. Skutkiem może być wolniejszy wzrost fizyczny oraz gorsza regeneracja tkanek i układu odpornościowego (częstsze infekcje).
Problemy z koncentracją i „fałszywe ADHD”
Niewyspany dorosły jest ospały. Niewyspane dziecko reaguje paradoksalnie – staje się nadpobudliwe, ruchliwe, impulsywne i ma problemy ze skupieniem. Wynika to z przemęczenia kory przedczołowej, która traci zdolność do hamowania impulsów.
“Wielu małych pacjentów jest błędnie diagnozowanych w kierunku ADHD, podczas gdy ich problemem jest przewlekły niedobór snu. Po unormowaniu rytmu dobowego objawy „nadpobudliwości” często znikają.” Karolina Wróbel,psychoterapeutka, Galileo Medical Warszawa Śródmieście
Zaburzenia emocjonalne i obniżona odporność
Sen służy „czyszczeniu” mózgu z toksyn metabolicznych i przetwarzaniu emocji. Brak snu prowadzi do labilności emocjonalnej – dziecko łatwo wpada w płacz, złość, histerię. Długofalowo bezsenność u dzieci jest czynnikiem ryzyka rozwoju depresji i zaburzeń lękowych w wieku nastoletnim. Dodatkowo, niewyspany organizm produkuje mniej cytokin odpornościowych, co sprawia, że dziecko „łapie każdy wirus” w przedszkolu.
Diagnostyka zaburzeń snu w Galileo Medical
Kiedy domowe sposoby zawodzą, potrzebna jest profesjonalna diagnostyka. W Galileo Medical podchodzimy do problemu wielowymiarowo, łącząc pediatrię, psychologię i dietetykę.
Wywiad z rodzicem i dzienniczek snu
Podstawą jest szczegółowy wywiad. Lekarz zapyta o rytm dnia, dietę, czas ekranowy i rytuały. Kluczowym narzędziem jest Dzienniczek Snu, w którym rodzic przez 2 tygodnie notuje godziny zasypiania, pobudek, drzemek i zachowanie dziecka. Pozwala to obiektywnie ocenić, czy mamy do czynienia z bezsennością, czy np. z przesunięciem fazy snu.
Badania laboratoryjne i konsultacje
Aby wykluczyć przyczyny organiczne, zlecamy panel badań:
- Morfologia i poziom ferrytyny: Aby wykluczyć niedobór żelaza (RLS).
- TSH: Aby wykluczyć nadczynność tarczycy.
- Badanie kału na pasożyty.
- Konsultacja laryngologiczna: Ocena migdałków pod kątem bezdechu sennego (fiberoskopia).
- Konsultacja alergologiczna: Jeśli podejrzewamy, że świąd lub zatkany nos budzą dziecko.
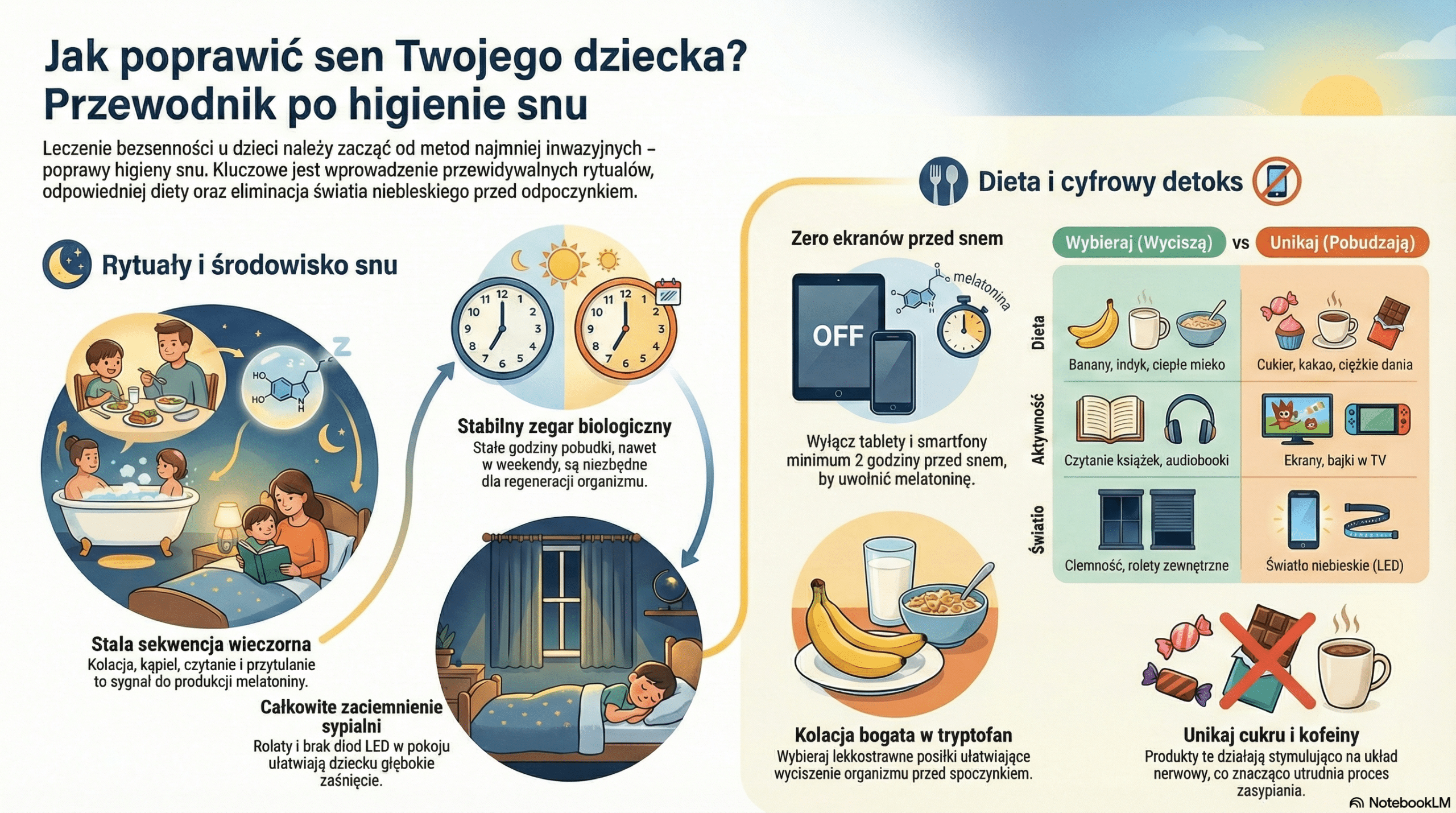
Jak leczyć bezsenność u dzieci? Metody domowe i higiena snu
Leczenie zawsze zaczynamy od metod najmniej inwazyjnych, czyli od poprawy higieny snu. Często proste zmiany w środowisku przynoszą spektakularne efekty.
Rytuały wieczorne i stały rytm dnia
Dzieci potrzebują przewidywalności. Rytuał to sygnał dla mózgu: „za chwilę śpimy, zacznij produkować melatoninę”. Sekwencja: kolacja -> kąpiel -> czytanie książki -> przytulanie -> sen, powinna odbywać się codziennie o tej samej porze i w tej samej kolejności. Stałe godziny pobudki (nawet w weekendy) regulują zegar biologiczny.
Dieta na dobry sen – czego unikać?
Wieczorny posiłek ma znaczenie.
- Unikaj: Cukrów prostych (słodycze, soki), kakao i czekolady (zawierają kofeinę i teobrominę, które pobudzają), ciężkostrawnych potraw.
- Wybieraj: Produkty bogate w tryptofan (aminokwas, z którego powstaje melatonina), np. banany, ciepłe mleko, indyk, płatki owsiane, orzechy. Kolacja powinna być zjedzona 1-2 godziny przed snem.
Cyfrowy detoks – niebieskie światło
To plaga naszych czasów. Ekrany tabletów i smartfonów emitują światło niebieskie, które mózg dziecka interpretuje jako „światło dzienne”. Blokuje ono wydzielanie melatoniny, przesuwając moment zaśnięcia nawet o 2-3 godziny.
Zasada: Zero ekranów na minimum 2 godziny przed snem. Zastąp bajkę w TV czytaniem książki lub słuchaniem audiobooka. Zadbaj też o zaciemnienie sypialni (rolety, brak lampek LED).
Leczenie specjalistyczne – Terapia i farmakologia w problemach ze snem u dzieci i młodzieży
Gdy higiena snu to za mało, wkraczają specjaliści z Galileo Medical.
Terapia poznawczo-behawioralna bezsenności (CBT-I)
To „złoty standard” w leczeniu bezsenności, również u dzieci i młodzieży. Jest bezpieczna i skuteczniejsza niż leki. Terapeuta pracuje z rodzicami i dzieckiem nad zmianą negatywnych skojarzeń związanych z łóżkiem oraz nad wygaszaniem nieprawidłowych nawyków (np. metoda stopniowego wycofywania obecności rodzica przy zasypianiu). U nastolatków pracuje się nad lękiem przed brakiem snu („jak nie zasnę, to nie zdam egzaminu”).
Czy można podawać dziecku melatoninę i leki nasenne?
Farmakologia u dzieci jest ostatecznością i musi być prowadzona przez lekarza.
- Melatonina: Jest bezpieczna, ale nie jest lekiem nasennym – jest chronobiotykiem (ustawia zegar). Pomaga w zaburzeniach rytmu dobowego (np. u nastolatków sów), ale nie wyleczy lęku czy bólu brzucha.
- Leki uspokajające (np. hydroksyzyna): Stosowane tylko doraźnie i krótko w silnych stanach lękowych lub alergicznych. Nie leczą przyczyn bezsenności i mogą powodować senność w ciągu dnia.
Samodzielne podawanie dziecku leków ziołowych czy „syropków na sen” bez konsultacji jest błędem, który może maskować poważne choroby.
Historia małego pacjenta – Od „niegrzecznego” dziecka do spokojnej nocy
Teoria to jedno, ale najlepiej przemawiają przykłady z życia. Oto historia 7-letniego Krzysia.
Pacjent: Krzyś, 7 lat, pierwsza klasa podstawówki.
Problem: Krzyś uchodził za „niegrzecznego”. W szkole nie mógł usiedzieć w ławce, był agresywny, miał problemy z nauką czytania. Nauczyciele sugerowali ADHD. W domu wieczory były koszmarem – Krzyś biegał do 23:00, nie chciał spać, a w nocy budził się z krzykiem. Rodzice byli wykończeni.
Diagnostyka w Galileo Medical:
Trafili do nas z podejrzeniem zaburzeń zachowania. Pediatra zwrócił jednak uwagę na to, że Krzyś oddycha przez usta i ma cienie pod oczami. Zlecono badania krwi i konsultację laryngologiczną.
Wyniki:
- Ferrytyna: Bardzo niska (20 ng/ml) – utajony niedobór żelaza.
- Laryngolog: Trzeci migdał zajmujący 80% nosogardła. Dziecko w nocy dusiło się (bezdechy), co powodowało wybudzenia i niedotlenienie mózgu.
Leczenie:
Wykonano zabieg usunięcia migdałka oraz wdrożono suplementację żelaza.
Efekt: Po miesiącu Krzyś zaczął przesypiać noce. „Nadpobudliwość” w szkole zniknęła – okazało się, że była objawem chronicznego niewyspania. Chłopiec uspokoił się, poprawił oceny. To nie było ADHD, to była bezsenność organiczna.
Podsumowanie
Bezsenność u dziecka to problem, którego nie wolno „przeczekać”. Sen jest paliwem dla rozwijającego się mózgu. Jeśli domowe metody i dbałość o higienę snu nie przynoszą rezultatów, konieczna jest diagnostyka medyczna. Przyczyną mogą być prozaiczne pasożyty, niedobory witaminowe lub przerośnięte migdałki.
W Galileo Medical patrzymy na małego pacjenta całościowo, szukając źródła problemu, a nie tylko usypiając objawy. Zadbaj o sen swojego dziecka, by mogło zdrowo rosnąć i cieszyć się dzieciństwem.
Twoje dziecko nie śpi, a Ty jesteś u kresu sił?
Znajdźmy przyczynę i rozwiązanie.
👉 Umów wizytę w Galileo Medical!
Najczęściej zadawane pytania
Czym jest bezsenność u dzieci i jakie są najczęstsze przyczyny?
Bezsenność u dzieci i młodzieży to zaburzenia snu u dzieci objawiające się problemami z zasypianiem, częstymi przebudzeniami lub krótką długością snu. Przyczyny i leczenie zaczynają się od rozpoznania: mogą to być choroby somatyczne (np. refluks), zaburzenia związane ze stylem życia, nadużywanie substancji psychoaktywnych u nastolatków, brak zasad higieny snu lub bezsenność z braku dyscypliny. Bezsenność często ma zależność od wieku — inne przyczyny dominują u niemowlaka, inne u dzieci w wieku przedszkolnym, dzieci w wieku szkolnym czy nieco starszych dzieci i nastolatków.
Jakie objawy zaburzeń snu u dzieci powinny nas zaniepokoić?
Objawy zaburzeń snu to kłopoty ze snem, pogorszenie funkcjonowania w ciągu dnia, nadmierna senność lub regularny brak snu, częsty płacz dziecka tuż przed snem, problemy z zasypianiem bez udziału opiekunów, wyjmowanie dziecka z łóżeczka w nocy oraz bezsenność warunkowa (związana z koniecznością obecności opiekuna). Dziecko ma problemy ze snem gdy ilość snu i jego jakość są niewystarczające — np. zamiast około 8 godzin dziennie dla starszych dzieci powinny zmieniać się pory snu i długość snu zależnie od wieku.
Jakie zasady prawidłowej higieny snu pomagają walczyć z bezsennością?
Podstawą jest regularny rytm: stałe pory snu i położeniem się spać o podobnej porze, regularny czas drzemek dla młodszych dzieci, ograniczenie korzystania z urządzeń tuż przed snem oraz wyciszanie przed snem. Dobre praktyki: odpowiednie oświetlenie i położeniem pokoju dziecka, aktywność fizyczna w ciągu dnia, unikanie substancji psychoaktywnych i słodkich napojów wieczorem. Zasady higieny snu i zasad prawidłowej higieny snu zmniejszają ryzyko bezsenności z braku dyscypliny i innych zaburzeń związanych ze stylem życia.
Jak leczy się bezsenność u dzieci i kiedy potrzebna jest pomoc specjalisty?
Leczenie zaburzeń snu u dzieci zaczyna się od edukacji rodziców i wprowadzenia zasad higieny snu; w przypadku bezsenności warunkowej stosuje się techniki stopniowego wygaszania udziału opiekunów przy zasypianiu. W przypadkach poważnych, gdy występują zaburzenia funkcjonowania, choroby somatyczne wpływające na sen (np. refluks), lub bez efektu zmian stylu życia — potrzebna jest konsultacja pediatry lub specjalisty od zaburzeń snu. Leczenie może obejmować terapię behawioralną, modyfikację leków przy chorobach współistniejących i terapię przyczynową zależnie od przyczyny i leczenia ustalonego dla dzieci i nastolatków.
Jak dostosować podejście do bezsenności w zależności od wieku dziecka?
Postępowanie zależy od zależności od wieku: u niemowlaka skupiamy się na prawidłowej higienie snu i snu u niemowlaka, u dzieci w wieku przedszkolnym i szkolnym ważna jest ilość snu i regularny rytm oraz ograniczanie korzystania z urządzeń, a u młodzieży zwracamy uwagę na snem u nastolatków — wpływ szkoły, stresu i substancji psychoaktywnych. Starsze dzieci powinny otrzymać edukację o wpływie regularny brak snu na życie dziecka i funkcjonowanie w ciągu dnia; w przypadku dzieci cierpiących na przewlekłe problemy z zasypianiem warto konsultować się i wprowadzać indywidualne strategie leczenia zaburzeń snu u dzieci.
Przeczytaj również:
10 wskazówek, jak ponownie zasnąć po przebudzeniu w nocy
10 Naturalnych Metod na Bezsenność – Rady Specjalistów Galileo Medical
15 naukowo potwierdzonych sposobów na lepszy sen
Przy jakich chorobach jest bezsenność?
Bezsenność: Przyczyny, skutki i nowoczesne metody leczenia
Jakie są możliwe przyczyny braku snu?
Bibliografia
Wichniak A. (red.), Standardy leczenia zaburzeń rytmu okołodobowego snu i czuwania, Polskie Towarzystwo Badań nad Snem, Psychiatria Polska.
Wolańczyk T., Komender J., Zaburzenia emocjonalne i behawioralne u dzieci, Wydawnictwo Lekarskie PZWL. (Rozdział dotyczący powiązań między ADHD a snem).
Lissauer T., Clayden G., Pediatria. Podręcznik dla studentów i lekarzy, Wydawnictwo Elsevier Urban & Partner. (Normy rozwojowe i fizjologia snu).
Mindell J.A., Owens J.A., A Clinical Guide to Pediatric Sleep: Diagnosis and Management of Sleep Problems, Lippincott Williams & Wilkins. (Kluczowy podręcznik kliniczny dot. bezsenności behawioralnej).
American Academy of Sleep Medicine (AASM), International Classification of Sleep Disorders – Third Edition (ICSD-3). (Kryteria diagnostyczne bezsenności).
Picchietti D.L., et al., Consensus clinical practice guidelines for the diagnosis and treatment of Restless Legs Syndrome/Willis-Ekbom Disease during pregnancy and lactation, Sleep Medicine Reviews. (Badania nad żelazem i RLS u dzieci).












