Bezsenność ze stresu – Kluczowe wnioski:
Zanim zagłębisz się w mechanizmy, zapoznaj się z najważniejszymi faktami:
- Przyczyna (Hyperarousal): Stres wywołuje stan hiperwzbudzenia układu nerwowego i nadmierny wyrzut kortyzolu, który fizycznie blokuje sen.
- Objawy: Dominują problemy z zaśnięciem, „gonitwa myśli” oraz płytki sen z częstymi wybudzeniami.
- Diagnostyka: Należy wykluczyć inne przyczyny medyczne (np. nadczynność tarczycy), które dają podobne objawy.
- Leczenie: Złotym standardem nie są leki nasenne, lecz Terapia Poznawczo-Behawioralna Bezsenności (CBT-I), która uczy, jak „przeprogramować” nawyki snu.
- Ważny fakt: Łóżko musi kojarzyć się wyłącznie ze snem. Przewracanie się z boku na bok przez kilka godzin niszczy tę asocjację.
Czym jest bezsenność ze stresu?
Bezsenność na tle nerwowym to nie jest defekt Twojego charakteru, lecz ewolucyjny mechanizm przetrwania, który w dzisiejszych czasach działa na Twoją niekorzyść.
Mechanizm „Walcz lub Uciekaj”
Gdy nasi przodkowie zauważali zagrożenie (np. drapieżnika), ich autonomiczny układ nerwowy aktywował reakcję „walcz lub uciekaj” (współczulny układ nerwowy). W takiej sytuacji organizm mobilizuje wszystkie siły do działania – sen jest wtedy stanem największej bezbronności, więc zostaje absolutnie zablokowany. Współcześnie naszym „tygrysem szablozębnym” jest kredyt, konflikt w pracy czy deadline. Problem w tym, że o ile przed tygrysem uciekało się kilka minut, o tyle stres psychologiczny trwa godzinami, a nawet miesiącami, utrzymując mózg w stanie ciągłego alarmu.
Kortyzol i adrenalina a melatonina
Stres powoduje wyrzut hormonów stresu: kortyzolu, adrenaliny i noradrenaliny. Kortyzol naturalnie powinien być wysoki rano (by nas obudzić) i niski wieczorem. U osób przewlekle zestresowanych poziom kortyzolu utrzymuje się na wysokim poziomie również w nocy. Kortyzol jest fizjologicznym antagonistą melatoniny (hormonu snu) – hamuje jej wydzielanie, sprawiając, że zasypianie jest biologicznie niemożliwe.
Hiperwzbudzenie (Hyperarousal)
To kluczowe pojęcie w medycynie snu. Hiperwzbudzenie to stan podwyższonej czujności korowej. Mózg bez przerwy skanuje otoczenie (i własne myśli) w poszukiwaniu zagrożeń. W stanie hyperarousal Twój mózg po prostu odmawia wyłączenia się, traktując łóżko jak stanowisko dowodzenia, a nie miejsce odpoczynku.
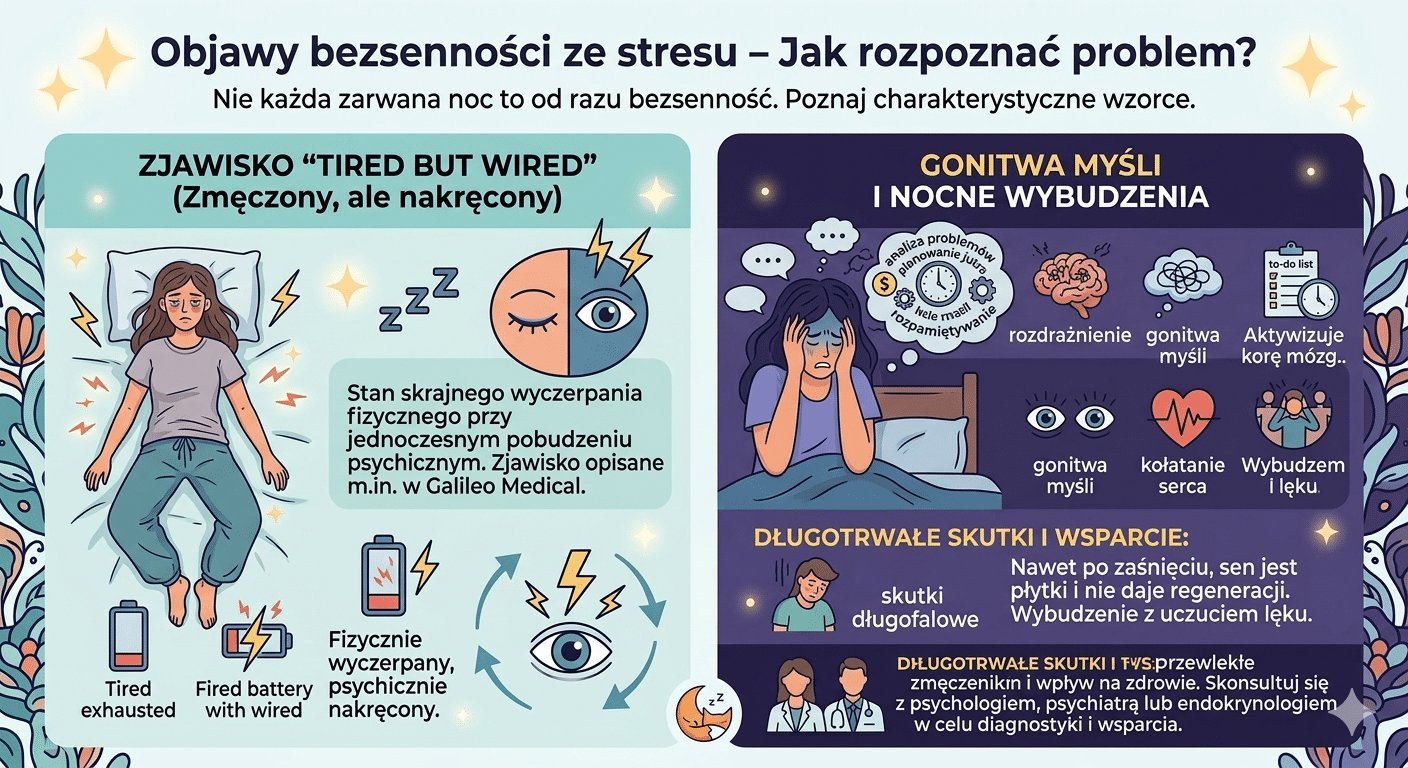
Objawy bezsenności ze stresu – Jak rozpoznać problem?
Nie każda zarwana noc to od razu bezsenność. Jednak bezsenność psychofizjologiczna ma swoje charakterystyczne, łatwe do zauważenia wzorce.
Gonitwa myśli przed snem
To najbardziej typowy objaw. U wielu osób wieczorne myśli przybierają formę obsesyjnej analizy problemów dnia, planowania obowiązków na jutro i rozpamiętywania wydarzeń. Ten natłok (tzw. ruminacje) aktywizuje korę mózgową i sprawia, że pacjent nie potrafi skierować uwagi na relaks, a jedynie na rozwiązywanie wirtualnych problemów.
Zjawisko „Tired but Wired” (Zmęczony, ale nakręcony)
Często pacjenci w Galileo Medical opisują to słowami: „Padam ze zmęczenia, oczy mi się zamykają, ale kiedy tylko dotknę poduszki – zasypianie znika”. Jest to stan skrajnego wyczerpania fizycznego przy jednoczesnym potężnym pobudzeniu psychicznym, wynikającym z ciągłego uwalniania adrenaliny.
Nocne wybudzenia z lękiem
Nawet jeśli uda Ci się zasnąć z wyczerpania, sen jest bardzo płytki i nie daje regeneracji. Często dochodzi do wybudzeń wokół godziny 3:00 lub 4:00 rano. Wybudzenie jest nagłe, często z uczuciem lęku, „wylania zimnej wody”, a nawet z kołataniem serca. Ponowne zaśnięcie jest praktycznie niemożliwe, ponieważ mózg natychmiast wraca do analizowania problemów.
Somatyzacja – Jak ciało reaguje na stres w nocy?
Stres to nie tylko zjawisko psychiczne. Nierozładowane napięcie wędruje do ciała, dając objawy fizyczne, które same w sobie uniemożliwiają nocny relaks.
Pancerz mięśniowy i sztywność
Kiedy się stresujesz, odruchowo unosisz barki, napinasz mięśnie karku (czworoboczne) i żuchwę. To pozycja obronna. Wieczorem te mięśnie są twarde jak kamień, niedotlenione i bolesne. Trudno znaleźć wygodną pozycję na poduszce, gdy kark przypomina zaciśniętą pięść. Sztywność mięśniowa jest ciągłym sygnałem dla mózgu, że „coś jest nie tak”.
Bruksizm – nocne zgrzytanie zębami
To klasyczny objaw stresu. Zamiast rozluźnić się we śnie, pacjent podświadomie „zagryza” problemy. Zaciskanie szczęk (często ze stukotem) nie tylko niszczy zęby, ale generuje mikrowybudzenia, które niszczą architekturę snu i wywołują poranne bóle głowy.
Płytki oddech i hiperwentylacja
Stres skraca i przyspiesza nasz oddech, który przenosi się w górne partie klatki piersiowej. Oddychanie szczytowe, miast przeponowego, dostarcza błędny sygnał do pnia mózgu: „jesteśmy w biegu”. To uniemożliwia uruchomienie układu przywspółczulnego (odpoczywaj i traw), a w skrajnych przypadkach może prowadzić do lekkiej hiperwentylacji, która podtrzymuje stan czuwania.
Diagnostyka: Czy to tylko bezsenność ze stresu?
W Galileo Medical wyznajemy zasadę, że każda przewlekła bezsenność wymaga najpierw wnikliwej oceny medycznej, by nie zlekceważyć schorzeń somatycznych.
Wywiad w Galileo Medical
Lekarz lub psychoterapeuta zapyta Cię o:
- Kiedy zaczął się problem (czy zbiegł się ze stresującym wydarzeniem?).
- Jak wygląda Twoja higiena snu (kofeina, alkohol, ekrany przed snem).
- Poziom odczuwanego lęku i napięcia w ciągu dnia.
Badania krwi – wykluczenie naśladowców
Niektóre choroby idealnie naśladują objawy bezsenności stresowej („tired but wired”). Zlecamy badania, aby wykluczyć:
- Nadczynność tarczycy: Daje objawy przyspieszonego tętna, pobudzenia i „biegających myśli”.
- Niedobór żelaza i ferrytyny: Może prowadzić do Zespołu Niespokojnych Nóg (RLS) – przymusu poruszania kończynami w nocy.
- Niedobór magnezu: Sprzyja wzmożonemu napięciu mięśniowemu i nerwowemu.
Leczenie bezsenności ze stresu – Od głowy do ciała
Leki nasenne (np. z grupy benzodiazepin czy Z-leki) dają ulgę, ale tylko tymczasową. Nie likwidują one przyczyny, a przy dłuższym stosowaniu mogą uzależniać. W leczeniu bezsenności psychofizjologicznej kluczowe jest leczenie zachowań i przekonań.
Terapia poznawczo-behawioralna bezsenności (CBT-I)
To „złoty standard” rekomendowany przez American Academy of Sleep Medicine. CBT-I uczy, jak przerwać błędne koło lęku przed bezsennością.
Główne techniki to:
- Kontrola bodźców: Łóżko ma służyć wyłącznie do spania (i seksu). Jeśli nie możesz zasnąć w ciągu 20 minut, wstań, przejdź do innego pokoju i poczytaj książkę, aż zrobisz się senny. Chodzi o zniszczenie negatywnego skojarzenia „łóżko = stres i bezsenność”.
- Restrykcja snu: Skrócenie czasu spędzanego w łóżku tylko do faktycznego czasu snu. To zwiększa tzw. „presję snu” (zmęczenie), dzięki czemu zasypianie w kolejnych dniach staje się szybsze i głębsze.
Wyrzucenie myśli z głowy („Dziennik zmartwień”)
Jeśli natłok myśli nie daje Ci zasnąć, nie walcz z nimi w łóżku. Zastosuj technikę „dziennika zmartwień”. Na 2 godziny przed snem usiądź z kartką papieru i spisz wszystkie problemy, z którymi się zmagasz. Obok każdego zapisz krótki plan działania na kolejny dzień. To symboliczne przeniesienie problemów „z głowy na papier” pozwala umysłowi zwolnić i odpuścić analizę.
Rola farmakoterapii i wsparcia w Galileo Medical
Leki stosujemy jako leczenie wspomagające. Zamiast uzależniających leków nasennych, lekarz w Galileo Medical może przepisać leki wyciszające, przeciwdepresyjne o profilu nasennym (np. trazodon), które ułatwiają zasypianie i obniżają poziom lęku, ale nie uzależniają. Służą one jako pomost, dzięki któremu pacjent ma siłę na podjęcie psychoterapii (CBT-I).
Historia z naszego gabinetu – Koniec nocnych analiz
Teoria to jedno, ale to historie naszych pacjentów najlepiej obrazują skuteczność tych metod.
Pacjentka: Anna, 38 lat, menedżerka projektów.
Problem: Zgłosiła się z chroniczną bezsennością trwającą od 8 miesięcy (od czasu awansu). Każdej nocy kładła się o 23:00, ale zasypiała dopiero koło 2:00, analizując zadania dla zespołu. W ciągu dnia czuła się rozkojarzona, a na samą myśl o wieczornym „przewracaniu się w łóżku” odczuwała ból żołądka i napięcie karku. Brała doraźne leki nasenne OTC, które przestały działać.
Diagnoza i interwencja w Galileo Medical:
Wykluczyliśmy przyczyny somatyczne i zdiagnozowaliśmy klasyczną bezsenność psychofizjologiczną.
- CBT-I: Anna rozpoczęła sesje terapeutyczne. Najważniejszą zmianą była zasada „wychodzenia z łóżka”. Gdy nie mogła zasnąć po 20 minutach, szła do salonu czytać (przy słabym świetle).
- Dziennik zmartwień: Wprowadziła rytuał spisywania zadań i lęków o 20:00, co „czyściło” jej głowę przed snem.
- Higiena snu: Wycofała przeglądanie firmowych e-maili i telefonu na 1,5 godziny przed snem. Zastąpiła to ćwiczeniami oddechowo-relaksacyjnymi.
Efekt:
Pierwsze dwa tygodnie były bardzo trudne – restrykcja snu sprawiła, że była zmęczona, ale… w 3. tygodniu zaczęła zasypiać w 15 minut od przyłożenia głowy do poduszki. Po 8 tygodniach odzyskała pełny, 7-godzinny, nieprzerwany sen bez konieczności stosowania jakichkolwiek leków.
Podsumowanie
Bezsenność ze stresu to sygnał, że Twój układ nerwowy utknął w trybie awaryjnym. Leki nasenne mogą dać chwilową ulgę, ale bez zmiany nawyków i przepracowania lęku, problem będzie wracał. Kluczem do sukcesu jest „rozłączenie” sypialni z przestrzenią zmartwień i nauka wyciszania hiperwzbudzenia za pomocą takich metod jak terapia CBT-I.
W Galileo Medical podchodzimy do problemu kompleksowo, łącząc nowoczesną diagnostykę z terapią poznawczo-behawioralną, by przywrócić Ci spokojne noce.
Nie możesz wyłączyć myśli i odzyskać snu?
Nie czekaj, aż bezsenność zrujnuje Twoje zdrowie.
👉 Skontaktuj się z Centrum Terapii Zaburzeń Snu Galileo Medical!
Pomożemy Ci dobrać odpowiednią formę wsparcia.
Najczęściej zadawane pytania (FAQ)
Co to jest bezsenność ze stresu i jak rozpoznać jej objawy?
Bezsenność ze stresu to zaburzenie snu związane z przewlekły stresem lub długotrwały stres, które objawia się trudnościami z zasypianiem, częstym przerywanym snem i wielokrotnym budzeniem w nocy. Osoby doświadczające tego stanu zgłaszają brak snu, obniżoną jakość snu i zmniejszoną ilość snu głębokiego. W efekcie spada jakość życia, pojawiają się problemy ze snem utrzymują i trudności z zaśnięciem, co może tworzyć wspomniany wyżej mechanizm błędnego koła bezsenności.
Jak stres wpływa na sen i jakie mechanizmy za to odpowiadają?
Stres a bezsenność są ściśle powiązane: wpływ stresu obejmuje podwyższenie poziom hormonów stresu, takich jak adrenaliny i noradrenaliny we krwi, co zaburzać fazy snu i zwiększać stężenia adrenaliny i noradrenaliny. Długotrwały stres może prowadzić do chroniczny stres i napięcie emocjonalne, które obniża naszą odporność na stres oraz utrudnia produkcję melatoniny, co wpływa na ilość snu i ilość snu głębokiego. W tle nerwowym może być powodowana nadmierną aktywacją układu współczulnego, co powoduje problemy z zasypianiem i częste wybudzać w nocy.
Jakie praktyczne sposoby mogą poprawić jakość snu przy stresie?
Aby poprawić jakość snu warto wprowadzić technik relaksacyjnych, wyciszyć się przed pójściem spać oraz unikać korzystać z urządzeń elektronicznych 2-3 godziny przed snem. Dobrze dobrany materac i warunki sprzyjające spokojny sen pomagają w utrzymaniem snu. Regularne ćwiczenia relaksacyjne, ograniczenie napięcie emocjonalne oraz rutyna pójściem spać mogą poprawić jakość naszego snu i ilości snu głębokiego, zapobiegając błędne koło bezsenności i poprawić jakość życia.
Kiedy szukać pomocy medycznej i czy można leczyć bezsenność przy nerwicy?
Jeśli problemy ze snem utrzymują się przez dłuższy czas, prowadzą do niedobór snu, pogorszenia zdrowie psychiczne lub zaburzają codzienne funkcjonowanie, warto skonsultować się z lekarzem. Nerwica a bezsenność często wymagają kompleksowego podejścia: leczenie zaburzeń snu może obejmować terapię poznawczo-behawioralną, farmakoterapię oraz naukę radzenia sobie ze stresem. W przypadkach przewlekły stres i długotrwały stres profesjonalne leczenie pomaga przerwać błędne koło bezsenności i zmniejszyć ryzyko chorób związanych z chroniczny stres.
Jak zapobiegać nawrotom bezsenności ze stresu w dłuższej perspektywie?
Prewencja opiera się na zmniejszeniu poziom stresu poprzez techniki radzenia sobie ze stresem, dbanie o zdrowego snu, utrzymaniem snu i kontrolę nad ilości snu. Unikanie korzystać z urządzeń elektronicznych przed snem, regularne praktykowanie technik relaksacyjnych oraz dbałość o materac i komfort snu pomagają zmniejszyć ryzyko nawrotów. W dłuższej perspektywie praca nad obniżeniem poziom hormonów stresu, redukcja napięcie emocjonalne i przeciwdziałanie chroniczny stres obniża ryzyko chorób i poprawić jakość życia.
Przeczytaj również:
15 naukowo potwierdzonych sposobów na lepszy sen
Przy jakich chorobach jest bezsenność?
Bezsenność: Przyczyny, skutki i nowoczesne metody leczenia
Jakie są możliwe przyczyny braku snu?
Bezsenność u dzieci – Przyczyny, Objawy i Skuteczne Leczenie Zaburzeń Snu
Jakie badania na bezsenność zrobić? Diagnostyka laboratoryjna i specjalistyczna
Co pić na noc, żeby dobrze spać? Zioła i napoje na bezsenność
Co na bezsenność w menopauzie? Skuteczne sposoby na sen i poty nocne
Bezsenność przed okresem – Dlaczego hormony kradną Twój sen?
Bibliografia
Wichniak A., Wierzbicka A., Jernajczyk W., Zasady rozpoznawania i leczenia bezsenności, Psychiatria Polska. (Wytyczne PTBS rekomendujące terapię CBT-I).
Szelenberger W., Bezsenność, Wydawnictwo Via Medica.
Heszen-Niejodek I., Ratajczak Z., Człowiek w sytuacji stresu, Wydawnictwo Uniwersytetu Śląskiego. (Mechanizmy fizjologiczne i psychologiczne stresu).
Fornal-Pawłowska M., Walacik-Ufnal E., Pokonaj bezsenność w 6 krokach z terapią poznawczo-behawioralną, Wydawnictwo Poligraf.
Kalmbach D.A., et al., Hyperarousal and sleep reactivity in insomnia: current insights, Nature and Science of Sleep, 2018. (Kluczowa publikacja wyjaśniająca mechanizm hiperwzbudzenia i jego wpływ na bezsenność)[1].
Spielman A.J., Caruso L.S., Glovinsky P.B., A behavioral perspective on insomnia treatment, Psychiatric Clinics of North America. (Twórcy modelu „3P”, na którym opiera się CBT-I).
Riemann D., et al., The neurobiology, investigation, and treatment of chronic insomnia, The Lancet Neurology. (Związek podwyższonego poziomu kortyzolu i układu współczulnego z fragmentacją snu).












