Tabletki na ból kręgosłupa – Kluczowe wnioski:
Zanim sięgniesz po kolejne opakowanie, zapoznaj się z 5 fundamentami bezpiecznego leczenia farmakologicznego:
- Podział ma znaczenie: Leki dzielą się głównie na przeciwzapalne (NLPZ – np. ibuprofen) i typowo przeciwbólowe (paracetamol). W bólach kręgosłupa zazwyczaj toczy się stan zapalny, dlatego NLPZ są skuteczniejsze.
- Leki zwiotczające: Często ból wynika z silnego skurczu mięśni. Wtedy zwykła tabletka przeciwbólowa nie pomoże – potrzebne są leki miorelaksacyjne dostępne na receptę.
- Siła vs Ryzyko: Ketoprofen dostępny bez recepty to potężna broń, ale niesie wysokie ryzyko uszkodzenia błony śluzowej żołądka.
- Osłona to konieczność: Przyjmowanie leków przeciwzapalnych dłużej niż 2-3 dni wymaga stosowania leków osłonowych (zmniejszających wydzielanie kwasu żołądkowego).
- Leczenie objawowe: Tabletki leczą objaw (ból), ale nie przyczynę (np. przepuklinę dysku). Fizjoterapia w Galileo Medical leczy przyczynę.
Jak działają tabletki na ból kręgosłupa?
Aby świadomie wybrać lek, trzeba zrozumieć, co dzieje się w organizmie po połknięciu tabletki. Różne substancje uderzają w różne ogniwa łańcucha bólowego.
Hamowanie prostaglandyn (NLPZ)
Większość leków na ból pleców należy do grupy Niesteroidowych Leków Przeciwzapalnych (NLPZ). Ich działanie polega na blokowaniu enzymów cyklooksygenazy (COX-1 i COX-2). Enzymy te są odpowiedzialne za produkcję prostaglandyn – substancji, które wywołują w tkankach stan zapalny, obrzęk i gorączkę oraz uwrażliwiają nerwy na ból.
Gdy „wypadnie dysk” lub naciągniesz więzadło, w tym miejscu wybucha mikroskopijny „pożar” (stan zapalny). NLPZ działają jak straż pożarna – hamują produkcję paliwa dla tego procesu. Zmniejszenie stanu zapalnego prowadzi do redukcji obrzęku (np. wokół korzenia nerwowego) i ustąpienia bólu.
Ośrodkowe działanie przeciwbólowe
Niektóre leki, takie jak paracetamol czy opioidy (tramadol), działają głównie w Centralnym Układzie Nerwowym (mózgu i rdzeniu kręgowym). Nie gaszą one stanu zapalnego w plecach, ale blokują przesyłanie sygnału „boli” do mózgu lub zmieniają jego percepcję. To tak, jakby odciąć kabel od alarmu – przyczyna nadal istnieje, ale sygnał nie dociera do centrum dowodzenia.
Relaksacja mięśni
W ostrym bólu kręgosłupa („lumbago”) organizm reaguje obronnym, kamiennym napięciem mięśni przykręgosłupowych. Ten skurcz sam w sobie staje się źródłem potwornego bólu i niedokrwienia. Tabletki przeciwbólowe często nie są w stanie tego przełamać. Tutaj wkraczają leki miorelaksacyjne (zwiotczające), które działają na układ nerwowy, nakazując mięśniom „puścić” napięcie.
Najpopularniejsze substancje czynne w tabletkach na ból kręgosłupa
W aptece spotykasz setki kolorowych pudełek z różnymi nazwami handlowymi (Ibuprom, Nurofen, Ketonal, Voltaren), ale w rzeczywistości zawierają one tylko kilka powtarzających się substancji czynnych. Warto wiedzieć, czym się różnią.
Diklofenak (Diclofenac)
To jedna z najczęściej stosowanych substancji w ortopedii. Charakteryzuje się bardzo silnym działaniem przeciwzapalnym i przeciwbólowym. Jego unikalną cechą jest doskonała penetracja do płynu stawowego i tkanek zmienionych zapalnie. Często dostępny w tabletkach o przedłużonym uwalnianiu (Retard/Duo), co pozwala na dawkowanie raz dziennie. Jest jednak dość agresywny dla żołądka.
Naproksen (Naproxen)
Ceniony za długi czas działania (okres półtrwania). Jedna tabletka działa przeciwbólowo nawet do 12 godzin, co jest kluczowe dla zapewnienia przespanej nocy. Uważany jest za jeden z bezpieczniejszych NLPZ dla układu sercowo-naczyniowego, dlatego często wybierany jest dla pacjentów kardiologicznych (choć nadal ostrożnie!).
Meloksykam (Meloxicam)
Lek nowszej generacji, który działa bardziej selektywnie na enzym COX-2 (odpowiedzialny za zapalenie), a mniej na COX-1 (ochronny dla żołądka). Dzięki temu jest nieco łagodniejszy dla układu pokarmowego przy zachowaniu silnego działania przeciwzapalnego. Często stosowany w przewlekłych bólach kręgosłupa i RZS.
Metamizol (Metamizole)
W Polsce znany głównie jako Pyralgina. To unikatowa substancja, która nie należy do klasycznych NLPZ. Ma bardzo silne działanie przeciwbólowe (niektórzy porównują je do słabych opioidów) i przeciwgorączkowe, a także lekkie działanie rozkurczowe na mięśnie gładkie. Jest świetnym wyborem, gdy pacjent nie może brać NLPZ (np. z powodu wrzodów), choć nie działa przeciwzapalnie w miejscu urazu.
Ketoprofen
Do niedawna dostępny tylko na receptę, teraz w mniejszych dawkach (50 mg) dostępny od ręki. Uważany przez pacjentów za „najmocniejszy”. Faktycznie, działa bardzo silnie i szybko, ale obarczony jest najwyższym ryzykiem powikłań żołądkowo-jelitowych. To „ciężka artyleria” do stosowania krótkotrwałego.

Leki bez recepty (OTC) na ból kręgosłupa
Samoleczenie jest pierwszym krokiem dla większości pacjentów. Co warto wybrać z aptecznej półki?
Paracetamol – Bezpieczny, ale czy skuteczny?
Paracetamol (Apap, Panadol) jest najbezpieczniejszym lekiem przeciwbólowym (nie uszkadza żołądka, nie wpływa na krzepnięcie), ale w bólach kręgosłupa jego skuteczność jest ograniczona. Dlaczego? Bo nie działa przeciwzapalnie. W przypadku dyskopatii czy „korzonków”, gdzie dominuje obrzęk i zapalenie, paracetamol w monoterapii często okazuje się za słaby. Jest jednak świetną bazą do łączenia z innymi lekami (np. tramadolem).
Ibuprofen i Naproksen – Złoty standard
To leki pierwszego rzutu.
- Ibuprofen: W dawkach przeciwbólowych (200-400 mg) działa szybko. Aby uzyskać efekt przeciwzapalny (leczniczy dla kręgosłupa), potrzebne są wyższe dawki i regularne stosowanie, co zwiększa ryzyko dla żołądka.
- Naproksen: (Aleve, Naxii) Jak wspomniano, jego przewagą jest długi czas działania. Jest doskonały na bóle nocne i poranną sztywność.
Metamizol (Pyralgina) – Ratunek w ostrym bólu
Kiedy NLPZ nie pomagają lub nie mogą być stosowane, metamizol jest potężnym sojusznikiem. Dostępny bez recepty, w formie tabletek lub saszetek do picia (działa szybciej). Dobrze sprawdza się w bólach o dużym nasileniu, ale nie leczy stanu zapalnego wokół dysku.
Ketoprofen (Ketonal Active) – Siła z ostrzeżeniem
Dostępność ketoprofenu bez recepty to rewolucja, ale i zagrożenie. Jest to lek bardzo skuteczny w ostrym bólu („postrzał”, rwa kulszowa), ale jego profil bezpieczeństwa jest gorszy niż ibuprofenu. Powinien być stosowany krótko (max 3-5 dni) i zawsze z osłoną żołądka.
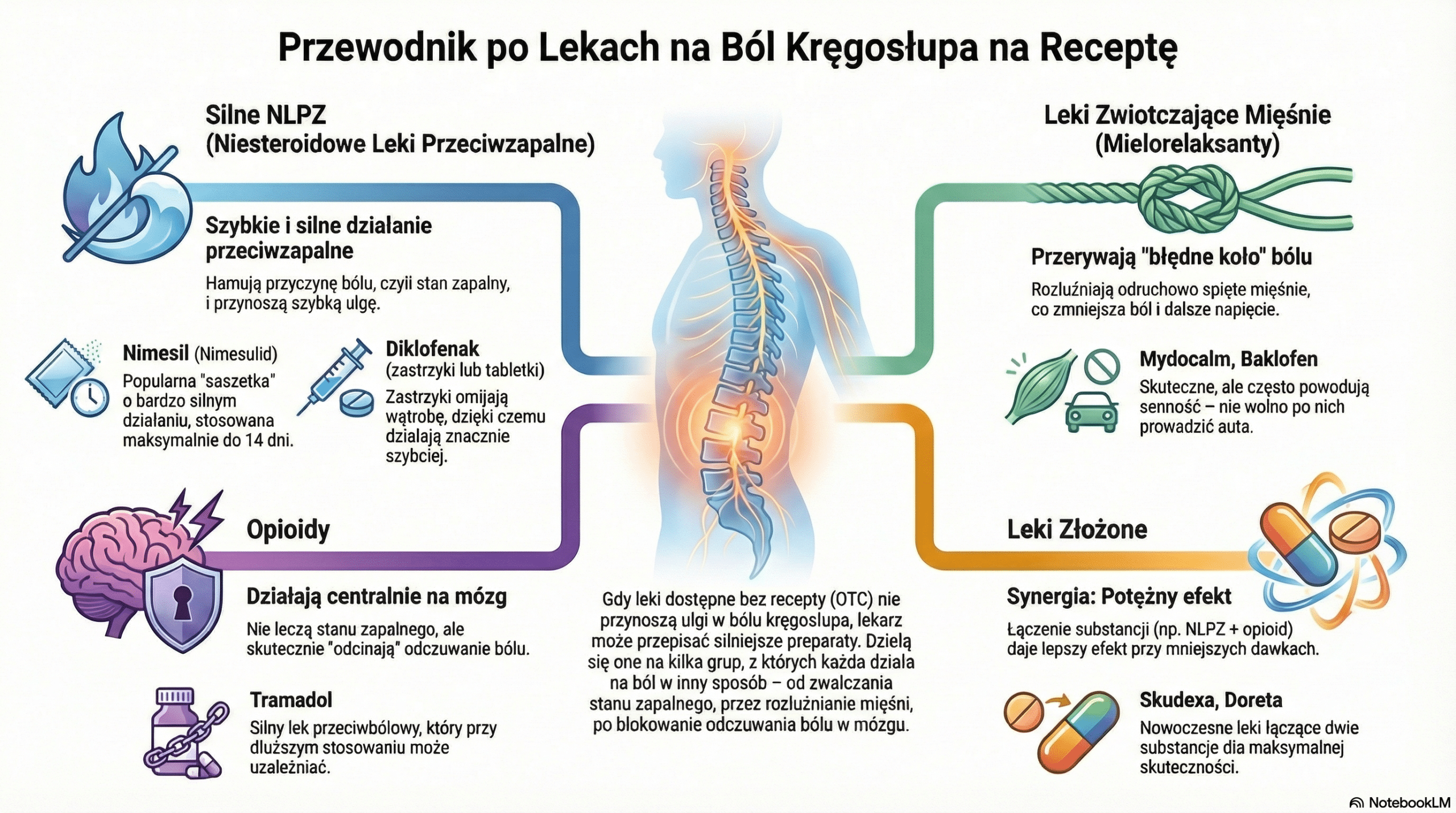
Leki na receptę na ból kręgosłupa (Rx)
Gdy leki OTC zawodzą, lekarz w Galileo Medical może przepisać preparaty o silniejszym działaniu lub innym mechanizmie.
Silne NLPZ (Nimesulid, Diklofenak)
- Nimesulid (Nimesil): Słynna „saszetka”. To lek preferencyjnie hamujący COX-2. Działa niezwykle szybko i silnie przeciwzapalnie i przeciwbólowo. Ze względu na potencjalną toksyczność dla wątroby, nie może być stosowany przewlekle (zazwyczaj do 14 dni).
- Diklofenak w iniekcjach lub tabletkach retard: Lekarz może przepisać wyższe dawki (75mg, 100mg) lub formę zastrzyków, która omija pierwsze przejście przez wątrobę i działa szybciej.
Leki zwiotczające mięśnie (Mielorelaksanty)
To kluczowa grupa leków w leczeniu ostrych zespołów bólowych kręgosłupa. Ból często powoduje odruchowy, „kamienny” skurcz mięśni przykręgosłupowych.
- Tolperyzon (Mydocalm) i Baklofen: Działają na ośrodkowy układ nerwowy, „wyłączając” nadmierne napięcie mięśniowe. Dzięki temu przerywają błędne koło: ból -> napięcie -> większy ból. Często powodują senność i osłabienie, dlatego nie wolno po nich prowadzić auta.
Opioidy (Tramadol, Kodeina)
Są to leki II stopnia drabiny analgetycznej WHO.
- Tramadol: Silny lek przeciwbólowy działający na receptory w mózgu. Nie leczy stanu zapalnego, ale skutecznie „odcina” odczuwanie bólu. Może powodować zawroty głowy, nudności i uzależnienie przy długim stosowaniu.
- Kodeina: Często łączona z paracetamolem (Antidol), działa silniej niż sam paracetamol.
Leki złożone (Synergia)
Nowoczesna farmakoterapia stawia na łączenie substancji. Przykładem jest Skudexa (Tramadol + Deksketoprofen) lub Doreta (Tramadol + Paracetamol). Połączenie leku działającego na zapalenie (NLPZ) z lekiem działającym na mózg (opioid) daje potężny efekt przeciwbólowy przy mniejszych dawkach składników, co teoretycznie zmniejsza skutki uboczne.
Tabletki na ból neuropatyczny
Co zrobić, gdy ból nie wynika z zapalenia mięśnia, ale z uszkodzenia samego nerwu (np. przewlekła rwa kulszowa, stenoza kanału)? Wtedy zwykłe NLPZ nie działają.
Rwa kulszowa i uszkodzenie nerwu
Ból neuropatyczny pacjenci opisują jako pieczenie, parzenie, prąd elektryczny lub lodowate zimno. Jest to wynik patologicznego pobudzenia uszkodzonych włókien nerwowych. Ibuprofen czy Ketonal tu nie pomogą, bo nie ma klasycznego stanu zapalnego tkanki, jest „awaria kabla”.
Gabapentyna i Pregabalina
To leki pierwotnie przeciwpadaczkowe, które okazały się zbawienne w leczeniu bólu neuropatycznego. Ich zadaniem jest wyciszenie nadreaktywnych neuronów i zahamowanie przesyłania sygnałów bólowych. Pregabalina jest obecnie złotym standardem w leczeniu przewlekłej rwy kulszowej. Leki te wymagają systematycznego stosowania (nie działają doraźnie) i powolnego zwiększania dawki.
Witaminy z grupy B
Preparaty takie jak Neurovit czy Milgamma (dostępne na receptę w dawkach leczniczych) zawierają witaminy B1, B6 i B12. Są one niezbędne do regeneracji osłonek mielinowych nerwów. Działają przeciwbólowo i przyspieszają gojenie uszkodzonych korzeni nerwowych.
Bezpieczeństwo stosowania tabletek na ból kręgosłupa – o czym pamiętać?
Leki to broń obosieczna. Niewłaściwie stosowane mogą doprowadzić do wrzodów żołądka, uszkodzenia nerek czy zaburzeń krzepnięcia.
Osłona żołądka (IPP)
Każdy pacjent przyjmujący NLPZ (zwłaszcza ketoprofen, diklofenak, naproksen) dłużej niż 2-3 dni, powinien stosować leki osłonowe z grupy inhibitorów pompy protonowej (np. omeprazol, pantoprazol). NLPZ blokują produkcję ochronnego śluzu w żołądku, co wystawia go na działanie kwasu solnego. „Osłona” zmniejsza ilość kwasu, chroniąc przed wrzodami i krwawieniem.
Interakcje lekowe – Czego nie łączyć?
- NLPZ + NLPZ: Nigdy nie łącz np. ibuprofenu z ketoprofenem lub naproksenu z diklofenakiem (także w formie maści i tabletki naraz!). Nie zwiększa to siły działania, a dramatycznie zwiększa ryzyko krwotoku z żołądka.
- NLPZ + Leki na nadciśnienie: Leki przeciwbólowe mogą osłabiać działanie leków na serce i podnosić ciśnienie.
- NLPZ + Leki rozrzedzające krew: Ryzyko krwawień.
Maksymalne dawki i czas terapii
Samoleczenie bez konsultacji lekarskiej nie powinno trwać dłużej niż 3-5 dni. Jeśli po tym czasie ból nie mija, oznacza to, że przyczyna jest poważniejsza i wymaga diagnostyki. Przekraczanie dawek maksymalnych (np. >2400 mg ibuprofenu na dobę) nie zwiększa ulgi, a niszczy nerki i wątrobę.
Tabletki na ból kręgosłupa a leczenie przyczynowe w Galileo Medical
Farmakologia jest ważnym elementem medycyny, ale w przypadku bólów kręgosłupa nie jest rozwiązaniem ostatecznym. W Galileo Medical traktujemy leki jako narzędzie wspomagające, „pomost” do właściwej terapii, a nie cel sam w sobie. Dlaczego tabletka nigdy nie zastąpi rąk fizjoterapeuty?
Okno terapeutyczne – Leki jako „przepustka” do ruchu
Leki służą do wytworzenia tzw. okna terapeutycznego. Jeśli ból jest ostry (na poziomie 8-9/10), pacjent jest „zablokowany” bólowo. Każdy ruch wywołuje cierpienie, pojawia się lęk przed poruszaniem się (kinezjofobia), a mięśnie wpadają w jeszcze większy skurcz obronny. W takim stanie rehabilitacja jest niemożliwa.
Wtedy właśnie wkracza farmakologia. Jej zadaniem jest obniżenie poziomu bólu do akceptowalnego poziomu (np. 3-4/10). To „okno” pozwala pacjentowi dotrzeć do gabinetu, położyć się na kozetce i – co najważniejsze – pozwala terapeucie na wykonanie pierwszych technik manualnych bez sprawiania nadmiernego cierpienia. To rehabilitacja leczy, leki tylko umożliwiają jej rozpoczęcie.
Fizjoterapia zamiast chemii – Naturalne odpowiedniki
Wiele leków ma swoje odpowiedniki w mechanicznych działaniach fizjoterapeuty, które są wolne od skutków ubocznych dla wątroby czy żołądka:
- Zamiast leków zwiotczających (Mydocalm): Leki te działają ogólnoustrojowo, powodując senność. Fizjoterapeuta może uzyskać ten sam efekt miejscowo, stosując masaż tkanek głębokich, terapię punktów spustowych czy mobilizacje. Ręczne rozluźnienie napiętego mięśnia przywraca jego ukrwienie i elastyczność w sposób trwały.
- Zamiast silnych leków przeciwzapalnych (NLPZ): Nowoczesna fizykoterapia, taka jak Laser Wysokoenergetyczny (HILT) czy Krioterapia azotowa, działa potężnie przeciwzapalnie i przeciwobrzękowo dokładnie w miejscu uszkodzenia, nie obciążając układu pokarmowego.
- Zamiast opioidów: Terapia manualna (np. manipulacje stawowe) stymuluje układ nerwowy do produkcji własnych endorfin i „zamyka bramkę bólową” na poziomie rdzenia kręgowego.
Ryzyko maskowania problemu
Największym zagrożeniem „leczenia tabletką” jest wyłączenie sygnału ostrzegawczego. Ból mówi: „Stop, coś jest nie tak”. Jeśli go chemicznie wyłączysz i wrócisz do dźwigania ciężarów lub siedzenia w złej pozycji, będziesz dalej niszczyć kręgosłup, nie czując tego. Prowadzi to do sytuacji, w której pacjent trafia do nas dopiero wtedy, gdy leki przestają działać, a uszkodzenia są już zaawansowane (np. masywna przepuklina wymagająca operacji).
Historia z naszego gabinetu
Teoria to jedno, ale najlepiej przemawiają historie z życia. Przypadek Pana Tomasza pokazuje, jak łatwo wpaść w pułapkę samoleczenia i jak proste rozwiązanie może przynieść profesjonalna diagnostyka.
Pacjent: Tomasz, 45 lat, kierowca zawodowy w transporcie międzynarodowym.
Problem: Zgłosił się do Galileo Medical z przewlekłym, rwącym bólem lędźwi promieniującym do prawego pośladka. Dolegliwości trwały od 3 miesięcy. Tomasz, nie chcąc brać zwolnienia lekarskiego, „leczył się” sam w trasie. Przyjmował maksymalne dawki ketoprofenu (Ketonal), łączył je z ibuprofenem, a plecy smarował maściami rozgrzewającymi.
Ból mijał na 4-5 godzin, po czym wracał ze zdwojoną siłą. Bezpośrednim powodem wizyty u nas nie był jednak kręgosłup, ale ostry ból żołądka i nudności – objawy polekowego zapalenia błony śluzowej żołądka.
Diagnostyka w Galileo Medical:
Pacjent przyniósł ze sobą wynik rezonansu magnetycznego, który wykazał jedynie niewielkie wypukliny dysków – zmiany nieadekwatne do tak silnego bólu. Dopiero badanie manualne ujawniło prawdziwą przyczynę:
- Silne zablokowanie prawego stawu krzyżowo-biodrowego (zablokowana miednica od siedzenia w jednej pozycji).
- Ekstremalne napięcie mięśnia gruszkowatego, który zaciskał nerw kulszowy (dając objawy rwy, mimo braku dużej dyskopatii).
Leczenie:
Strategia musiała być radykalna ze względu na stan żołądka:
- Odstawienie doustnych NLPZ: Pacjent dostał bezwzględny zakaz brania tabletek przeciwzapalnych, aby dać szansę regeneracji układowi pokarmowemu.
- Igłoterapia sucha (Dry Needling): Zastosowano precyzyjne nakłucia w mięsień gruszkowaty. Wywołało to natychmiastowy „twitch response” (drżenie) i głębokie rozluźnienie mięśnia – efekt silniejszy niż po tygodniu brania leków zwiotczających.
- Manipulacja stawu: Terapeuta wykonał jeden precyzyjny impuls na staw krzyżowo-biodrowy, przywracając jego ruchomość.
- Fizykoterapia: Zastosowano Laser Wysokoenergetyczny (HILT), aby wygasić lokalny stan zapalny bez użycia chemii.
Efekt:
Już po pierwszej wizycie ból spadł o 70%. Po 3 spotkaniach ustąpił całkowicie. Tomasz zrozumiał, że miesiącami niszczył sobie żołądek, próbując chemicznie „zagłuszyć” problem, który był czysto mechaniczny i możliwy do usunięcia rękami terapeuty.
Podsumowanie
Tabletki na ból kręgosłupa to potężne narzędzie, ale należy używać go mądrze. Leki bez recepty (ketoprofen, naproksen) świetnie gaszą ostre stany zapalne, ale nie leczą przyczyny mechanicznej. Leki na receptę (opioidy, sterydy) są skuteczne, ale niosą ryzyko skutków ubocznych. Pamiętaj, że farmakologia to tylko pomost do właściwego leczenia, jakim jest rehabilitacja.
W Galileo Medical pomożemy Ci przejść tę drogę bezpiecznie – dobierzemy leczenie tak, by jak najszybciej uwolnić Cię od bólu i od tabletek.
Masz dość łykania tabletek?
Wylecz przyczynę, a nie objaw.
👉 Umów wizytę w Galileo Medical!
Najczęściej zadawane pytania (FAQ):
Jakie tabletki na ból kręgosłupa są najczęściej polecane?
W leczeniu bólu pleców i kręgosłupa często stosuje się doustne leki przeciwbólowe takie jak paracetamol i ibuprofen oraz silniejsze leki przeciwbólowe na kręgosłup przepisane przez lekarza. W postaci tabletek na ból pleców dostępne są również leki przeciwbólowo i przeciwzapalowo zawierające etofenamat lub inne substancje przeciwbólowe. Wybór najlepszego leku na ból zależy od przyczyny dolegliwości bólowych, odcinka (szyjny, lędźwiowy) oraz od ewentualnych przeciwwskazań — zawsze warto skonsultować się z lekarzem lub farmaceutą.
Czy zamiast tabletek można stosować plastry, żele lub maści?
Oprócz standardowych leków doustnych istnieją środki do stosowania miejscowego: plastry rozgrzewające, plaster, żele i kremy czy maść na ból pleców. Żele i kremy, maści zawierające substancje przeciwbólowe pomagają łagodzić ból kręgosłupa i pleców miejscowo, a plaster lub plastry rozgrzewające mogą zapewnić ulgę w bólu w odcinku lędźwiowym. Stosowanie miejscowe często wiąże się z mniejszym ryzykiem wystąpienia działań niepożądanych niż przyjmując lek doustnie, ale należy przestrzegać instrukcji i unikać uszkodzonej skóry.
Jak łączyć tabletki na ból pleców z ćwiczeniami i fizjoterapią?
Tabletki na ból pleców czy doustne leki przeciwbólowe mogą pomóc uzyskać ulgę w bólu, co ułatwia podjęcie aktywności fizycznej i ćwiczeń wzmacniających mięśnie. Fizjoterapeuta zaleci ćwiczenia wzmacniające, rozciągające oraz program rehabilitacji dostosowany do bólu kręgosłupa i pleców — zwłaszcza przy zmianach zwyrodnieniowych. W walce z bólem warto łączyć leczenie farmakologiczne (tabletki, kapsułka jeśli wymagana inna forma) z terapią ruchową, aby długofalowo łagodzić dolegliwości i poprawić funkcję.
Czy kobiety w ciąży mogą stosować środki przeciwbólowe na kręgosłup?
Kobiet w ciąży dotyczą szczególne zasady — wiele doustnych środków przeciwbólowych jest niewskazanych. Paracetamol bywa uznawany za stosunkowo bezpieczny po konsultacji z lekarzem, natomiast ibuprofen i niektóre silne leki przeciwbólowe na kręgosłup mogą być przeciwwskazane. Zamiast tego rozważa się stosowanie miejscowe żeli czy maści, chłodzenie lub łagodzenie bólu za pomocą fizjoterapii i ćwiczeń wzmacniających. Przed zastosowaniem jakiegokolwiek leku przeciwbólowego i przeciwzapalnego należy skonsultować się z lekarzem.
Kiedy trzeba skontaktować się z lekarzem z powodu bólu kręgosłupa i możliwych działań niepożądanych?
Skontaktuj się z lekarzem lub farmaceutą, jeśli ból kręgosłupa i ból nasila się mimo stosowania tabletek, kapsułek, żeli czy plastrów, jeśli występują objawy neurologiczne (np. drętwienie w kończynach), lub gdy pojawią się wystąpienia działań niepożądanych po przyjmując lek doustnie lub stosowaniu miejscowym. Również przy przewlekłym bólu lędźwiowym, szyjnym lub przy podejrzeniu zmian zwyrodnieniowych warto uzyskać specjalistyczną ocenę. Lekarz może zaoferować skuteczny lek, inne formy leczenia oraz zalecenia dotyczące ćwiczeń wzmacniających mięśnie i bezpiecznej aktywności fizycznej.
Przeczytaj również:
Nerwica a ból kręgosłupa lędźwiowego – Gdy emocje wchodzą w ciało
Ból pleców na dole – Przyczyny, Objawy i Skuteczne Metody Leczenia
Ból pleców tuż nad pośladkami – przyczyny, objawy, leczenie i profilaktyka
Ból palców u nóg od kręgosłupa – przyczyny, objawy, diagnostyka i leczenie
Maść na ból pleców i kręgosłupa – jak wybrać i skutecznie stosować preparaty miejscowe?
Choroby ginekologiczne a ból kręgosłupa – przyczyny, objawy i skuteczne leczenie
Ćwiczenia na ból kręgosłupa – skuteczne metody łagodzenia bólu i zasady bezpiecznego treningu
Rodzaje bólu kręgosłupa – Klasyfikacja, Objawy i Diagnostyka Różnicowa
Bibliografia
Szczeklik A., Gajewski P., Interna Szczeklika 2023/2024, Wydawnictwo Medycyna Praktyczna, Kraków. (Rozdziały dotyczące leczenia bólu i stosowania niesteroidowych leków przeciwzapalnych).
Malec-Milewska M., Woroń J., Kompendium leczenia bólu, Wydawnictwo Medical Education, Warszawa 2017. (Praktyczne aspekty doboru leków w zespołach bólowych).
Pruszcz J., Wordliczek J., Medycyna bólu, PZWL Wydawnictwo Lekarskie.
Qaseem A., et al., Noninvasive Treatments for Acute, Subacute, and Chronic Low Back Pain: A Clinical Practice Guideline from the American College of Physicians, Annals of Internal Medicine. (Wytyczne dotyczące stosowania farmakoterapii vs metod niefarmakologicznych).
Derry S., et al., Single dose oral ibuprofen plus caffeine for acute postoperative pain in adults, Cochrane Database of Systematic Reviews. (Badania nad skutecznością leków łączonych).